إنسولين
| عدِّل |
الإنسولين هرمون ذو طبيعة بروتينية يتم تركيبه على شكل بشير قبل ان ياخد شكله النهائى . وهو عديد الببتيد يتكون من 51 حمضا أمينيا تتوزع على سلسلتين A و B تجمع بينها جسور من ثنائي الكبريت.
الإنسولين هو هرمون الذي يعتبر أساسيا لتنظيم الطاقة وايض الجلوكوز في الجسم. أي أنه الهرمون الخافض لسكر الدم. وسمي هذا الهرمون بالأنسولين اشتقاقاً من كلمة insula اللاتينية وتعني الجزيرة، نسبة إلى جزر لنجرهنس. الانسولين يسبب الخلايا في الكبد ، العضلات ، و الأنسجة الدهنية كى تأخذ الجلوكوز من الدم ، و تقوم بتخزينه كجليكوجين في الكبد والعضلات.
الإنسولين يمنع استخدام الدهون كمصدر للطاقة. عندما لايتوافر الأنسولين ،فإن الجلوكوز لا يؤخذ من قبل خلايا الجسم ويبدأ الجسم في استخدام الدهون كمصدر للطاقة ، على سبيل المثال ، عن طريق نقل الدهون من الأنسجة الدهنية إلى الكبد لتعبئتة كمصدر للطاقة. حيث أن مستواه هو آلية للرقابة المركزية للتمثيل الغذائي ، ويستخدم أيضا باعتباره إشارة إلى سيطرة أجهزة الجسم الأخرى (مثل امتصاص الأحماض الأمينية من قبل خلايا الجسم). وبالإضافة إلى ذلك فهو يمتلك تأثيرات بنائية في مختلف أنحاء الجسم.
عندما يفقد الجسم السيطرة على مستويات الانسولين فإن مرض السكري سوف يحدث. ونتيجة لذلك ، يتم استخدام الانسولين طبيا لعلاج بعض أشكال مرض السكري. المرضى الذين يعانون من داء السكري النوع 1 يعتمد على الأنسولين الخارجي الأكثر شيوعا ( حقن تحت الجلد) من أجل إبقائهم على قيد الحياة لأن الهرمون لم يعد ينتج داخليا. المرضى الذين يعانون من نوع السكري من النوع 2 هم مقاومون للإنسولين وبسبب هذه المقاومة ،فهم قد يعانون من من نقص نسبي للإنسولين. قد يكون بعض المرضى الذين يعانون من مرض السكري من النوع 2 سوف يحتاجون الانسولين في نهاية المطاف إذا فشلت الأدوية أخرى للسيطرة على مستويات السكر في الدم على نحو كاف ، وإن كان هذا غير مألوف إلى حد ما.
لانسولين يؤثر أيضا على وظائف الجسم الأخرى ، مثل الامتثال الوعائي للأوعية الدموية و المعرفة. عندما يدخل الأنسولين العقل البشري ،فإنه يعزز التعلم والذاكرة وعلى وجه الخصوص الذاكرة اللفظية .[2]
الأنسولين هو هرمون ببتيدى يتكون من 51 حمض أميني وله الوزن الجزيئي من 5808 ) (وحدة دالتون . ويتم إنتاجه في الجزر لانغرهانس في البنكرياس.
الإسم يأتي من اللاتينية insula وتعنى "الجزيرة". بنية الإنسولين تختلف قليلا بين الأنواع من الحيوانات. الأنسولين من مصادر حيوانية يختلف بعض الشيء في "القوة" (في آثاراأيض مراقبةالكربوهيدرات ) في البشر بسبب تلك الاختلافات. فإن إنسولين الخنازير (خنزير) بشكل خاص يشبه كثيراإنسولين الإنسان
الصفة الجينية
پروإنسولين proinsulin سلف الإنسولين.
is encoded by the INS gene.[3][4]
إكتشافه
اكتشف الدكتور فريدريك گرانت بانتنگ (و. 1801) التركيب الكيميائي لجزيء الانسولين في عام 1923 في معمله بجامعة كمبريدج ببريطانيا وتوفى في عام 1941 إثر حادث تحطم طائرة ومنح جائزة نوبل في العام 1958 عن هذا الاكتشاف. ويعد اكتشاف الأنسولين من أهم الاكتشافات في الطب الحديث، وقد جلب الأمل للكثيرين من المرضى المصابين بالداء السكري الذين كانوا معرضين للموت المبكر نتيجة مرضهم ومن هنا كان استخدام الأنسولين في الطب علاجاً تعويضياً substitution therapy.
البنية والإنتاج

يفرز هرمون الأنسولين من جزر لانگرهانز في البنكرياس، يمر الأنسولين مباشرة في مجرى الدم حيث ينظم عملية بناء المواد الكربوهدراتية من سكر ونشاء.
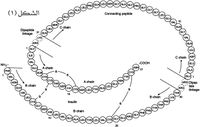
الأنسولين بروتين طبيعي يتألف من 51 حمضاً أمينياً، تشكل سلسلتين، السلسلة آ وتتضمن 21 حمضاً أمينياً، والسلسلة ب وتتضمن 30 حمضاً أمينياً، يربط بين السلسلتين جسران من ثنائي الكبريتيد disulfide bridge وجسر مماثل إضافي يربط الحمض الأميني السادس بالحمض الأميني الحادي عشر من السلسلة آ. يختلف أنسولين الإنسان بعض الاختلاف عن الأنسولين الحيواني المستعمل في العلاج. فالأنسولين الخنزيري يختلف عن أنسولين الإنسان بحمض أميني واحد فقط، إذ يشغل الآلانين alanine مكان الثريونين threonin في الموضع 30 من السلسلة ب، أما الأنسولين البقري فيختلف عن أنسولين الإنسان بثلاثة حموض أمينية، الآلانين بدلاً من الثريونين في الموضع 8 من السلسلة آ وكذلك في الموضع 30 من السلسلة ب، والفالين valine بدلاً من الإيزولوسين isoleucineفي الموضع 10 من السلسلة آ.
إنتاج الأنسولين وإفرازه في البنكرياس
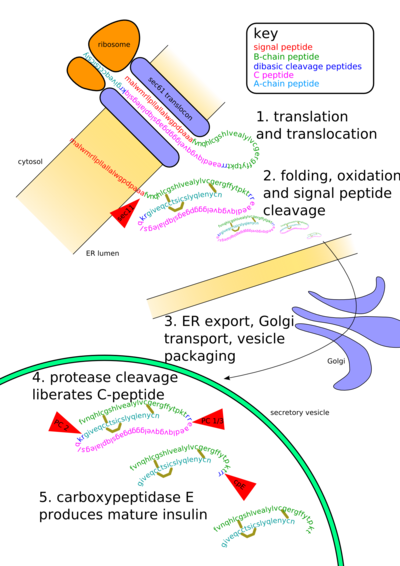
تتوضع مورثة أنسولين الإنسان insulin gene على الذراع الصغير للصبغي رقم 11، ويتم أولاً تركيب جزيء طليعي preproinsulin يتألف من سلسلة طويلة من الحموض الأمينية ووزنه الجزيئي 11.500، يتم تركيبه في الشبكة السيتوبلازمية الخشنة من خلايا بيتا في البنكرياس، ويدير تركيب الحمض الريبي النووي RNA الرسول المركب طبقاً للتعليمات الوراثية التي يحملها الحمض الريبي النووي المنقوص الأكسجين DNA الذي يشكل المورثة. يفكك الجزيء الطليعي بعد تركيبه إلى طليعة الأنسولين proinsulin من قبل إنظيمات enzymes الجسيمات الصغرية (الميكروزومات) الخلوية ثم ينقل إلى جهاز غولجي Golgi حيث يختزن ويتحول إلى أنسولين.
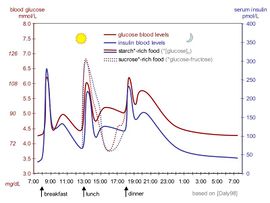
تفرز غدة البنكرياس الطبيعية نحو 40 - 50 وحدة من الأنسولين في اليوم، ويبلغ التركيز الأساسي للأنسولين في الدم في حالة الصيام نحو 10 ميكرو وحدة/مل. ويزداد إفراز الأنسولين بعد 8 - 10 دقائق من تناول الطعام ويصل إلى ذروة تأثيره بعد 30 - 40 دقيقة، ويعمل ذلك على تخفيف مستوى جوكوز المصورة (البلازما) ليصل إلى حده الطبيعي بعد 90 – 120 دقيقة من تناول الطعام.
يعد الجوكوز أقوى محرض لإفراز الأنسولين، ويحتاج إفراز الأنسولين من خلايا بيتا إلى وجود شاردة الكلسيوم. ويؤثر في إفراز الأنسولين الكثير من العوامل الهرمونية والعصبية.
عمله على المستوى الخلوي والأيضي
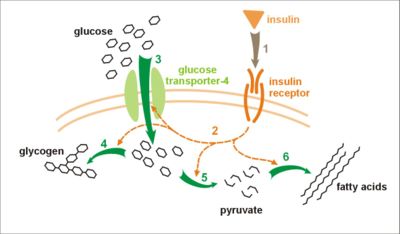
تقبلات الأنسولين وعمله
يبدأ عمل الأنسولين بارتباط الأنسولين بمستقبل receptor موجود على سطح الغشاء الخلوي للخلية الهدف. إن معظم خلايا الجسم تملك مستقبلات نوعية للأنسولين في الكبد والنسيج الشحمي والعضلات. يرافق ارتباط الأنسولين بمستقبلاته ظهورُ استجابة له في هذه النسج. هذه المستقبلات ذات نوعية specificity عالية للأنسولين، كما أن ولعها بالأنسولين عالٍ لدرجة تمكنها من الارتباط به حتى لو كان موجوداً في الدم بتراكيز منخفضة.
أثيرات الاستقلابية للأنسولين
الوظيفة الأساسية للأنسولين هي تحريض الأنسجة على اختزان العناصر الغذائية nutriments وخاصة الجوكوز، ولا يحتاج بعض الأعضاء والأنسجة كالدماغ والكريات الحمر والأنابيب الكلوية وبطانة الأمعاء إلى الأنسولين ليتمكن من الاستفادة من السكر.
التأثيرات الغدية للأنسولين: يؤثر الأنسولين على نحو أساسي في الكبد والعضلات والنسيج الشحمي.
آ - التأثير في الكبد: العضو الأول المهم الذي يصل إليه الأنسولين المفرز من البنكرياس هو الكبد ويتضمن تأثير الأنسولين في الكبد التحريض على تركيب الغليكوجين وفي الوقت نفسه الحد من تحلله، كذلك يحرض الأنسولين على تركيب البروتين والشحوم الثلاثية الجيسريد triglycerides ويثبط استحداث السكر gluconeogenesis ويثبط من صنع الأجسام الخلونية ketogenesis.
ب - التأثير في العضلات: ينشط الأنسولين تركيب البروتين في العضلات تنشيطاً أساسياً عن طريق زيادة دخول الحموض الأمينية إلى الخلية العضلية، وإضافة إلى ذلك ينشط تركيب الغليكوجين لتعويض الغليكوجين المستهلك في أثناء العمل العضلي، ويتم هذا عن طريق زيادة دخول الغلوكوز إلى داخل الخلية العضلية وما يتلو ذلك من تغيرات استقلابية، وتبلغ كمية الغليكوجين المختزنة في عضلات شخص وزنه 60كغ نحو 500 - 600غ.
ج - التأثير في النسيج الشحمي: يعد ادخار الدهن أو الدسم fat أهم وسيلة لادخار الطاقة في الجسم ويعمل الأنسولين على ادخار الدهن في الخلايا الشحمية بعدة آليات:
ـ يحرض على إنتاج خميرة ليباز البروتين الشحمي lipoprotein lipase وهي الخميرة المرتبطة بالخلايا البطانية في أوعية النسيج الشحمي وفي الأعضاء الأخرى، وهي تعمل على تحلل الشحوم الثلاثية الغليسريد الموجودة في الدوران.
ـ يعمل الأنسولين على دخول الغلوكوز إلى داخل الخلايا الشحمية مما يوفر الغليسيرول الضروري لتركيب الشحوم.
ـ يثبط الأنسولين تحلل الشحوم المختزنة وذلك بتثبيط خميرة الليباز داخل الخلوية المسماة الليباز الحساسة بالهرمون.
الأنسولين في الحالات المرضية
فرط الأنسولين
يفرز الأنسولين إفرازاً زائداً ويرتفع مستواه في الدم في الكثير من الحالات أهمها البدانة الشديدة التي ترافقها مقاومة لفعل الأنسولين، وفي الإصابة بأورام البنكرياس المفرزة للأنسولين المسماة أورام خلايا بيتا.
أ - مقاومة الأنسولين: إن اضطراب عدد مستقبلات الأنسولين على سطح الخلايا واختلاف ولعها بالأنسولين يؤثر في عمل الأنسولين. وكذلك فإن ازدياد مستوى الأنسولين ازدياداً مستمراً كما يحدث في البدانة، وعند تناول كميات كبيرة من الأنسولين تزيد على حاجة الجسم وعند تناول كميات كبيرة من السكريات، يؤدي إلى نقص عدد المستقبلات وإلى تناقص ولعها بالأنسولين مما يخفف من تأثيره. أما الصيام والرياضة فيؤديان إلى مفعول عكسي ففيهما ينقص مستوى الأنسولين في المصل ويزداد تأثيره.
ب - أورام البنكرياس المفرزة للأنسولين: يتميز ورم البنكرياس المفرز للأنسولين insulinoma بأنه ورم صغير، سليم في 90% من الحالات ومفرد غير منتشر في معظم الحالات ويتوضع في البنكرياس في 99% من الحالات، أما في 1% من الحالات فيكون هنالك انتقالات ورمية إلى أماكن أخرى من الجهاز الهضمي مثل جدار العفج (الأثنا عشري).
ـ الأعراض: إن نقص السكر العفوي في حالة الصيام عند إنسان صحيح الجسم ولا يتناول أي أدوية يعود غالباً إلى إصابته بهذا الورم، والصورة النموذجية للحالة السريرية هي نقص السكر الذي يتجلى باضطراب في وظائف الجملة العصبية المركزية يشابه الصرع أو الأمراض النفسية أو نوب نقص التروية الدماغية. وبعض المرضى يتعلمون كيف يتخلصون من الأعراض بتناول الطعام. تشاهد البدانة عند 30% من المصابين بالأورام المفرزة للأنسولين.
ـ التشخيص: العلامة المخبرية المميزة للورم المفرز للأنسولين هي استمرار ارتفاع الأنسولين على الرغم من انخفاض سكر الدم، ويتم عادة إجراء اختبار الصيام المديد تحت المراقبة في المستشفى، ويستمر الاختبار من 24 إلى 72 ساعة. وعندما تظهر أعراض نقص السكر على المريض يتم سحب عينة من الدم لمعايرة السكر والأنسولين وينهى الاختبار.
ـ العلاج: عند ثبوت التشخيص بالاختبارات المناسبة يجرى العمل الجراحي المناسب لاستئصال الورم.
عوز الأنسولين
الأنسولين هو الهرمون الأساسي الذي يعمل على إدخال السكر إلى داخل الجسم لتتم الاستفادة منه في العمليات الاستقلابية أو لاختزانه بشكل غليكوجين، أما في الداء السكري فيحصل اضطراب في إفراز الأنسولين أو في تأثيره.
آ - النمط الأول من الداء السكري: أو الداء السكري المعتمد على الأنسولين يفقد فيه البنكرياس قدرته على إفراز الأنسولين بسبب تخرب الخلايا المفرزة ويكون عوز الأنسولين شديداً وتظهر جميع المظاهر العوزية وخاصة ارتفاع سكر الدم وزيادة تحلل الدسم وتركيب الأجسام الخلّونية في الكبد ويتجلى ذلك بحالة تسمى الحماض الخلّوني السكري diabetic ketoacidosis وهي حالة خطيرة تهدد الحياة، وتعالج هذه الحالة بالأنسولين والسوائل الوريدية ومحاليل الشوارد مثل الصوديوم والبوتاسيوم، وأحياناً الفوسفات، والبيكربونات، ويعد الأنسولين ضرورياً للحياة عند مرضى الداء السكري من النمط الأول.
ب - النمط الثاني من الداء السكري: أو الداء السكري الكهلي أو غير المعتمد على الأنسولين، وهو نمط تنضم تحته نماذج كثيرة من الداء السكري تتميز جميعاً بكون الأنسولين غير ضروري للحياة فيها، إلا إذا فشل العلاج بالوسائل الأخرى كالحمية وخافضات السكر الفموية، ولا يتعرض المريض للحماض الخلوني السكري إذا لم يتناول الأنسولين إلا نادراً عندما يصاب بمرض حاد وشديد مثلاً. في هذا النمط من الداء السكري يغلب أن يكون مستوى الأنسولين في الدم طبيعياً أو مرتفعاً ولكن تقل فعاليته بسبب وجود مقاومة محيطية أو نقص في التأثير على الخلايا مع وجود كمية كافية في الدوران، ولهذه المقاومة آليات وأسباب مختلفة أهمها البدانة كما ذكر آنفاً.
ج - الداء السكري الحملي: هو نمط من الداء السكري يظهر أثناء الحمل ويعد الأنسولين العلاج الأساسي فيه بسبب عدم إمكانية إعطاء خافضات السكر الفموية.
عمله التنظيمي لجلوكوز الدم
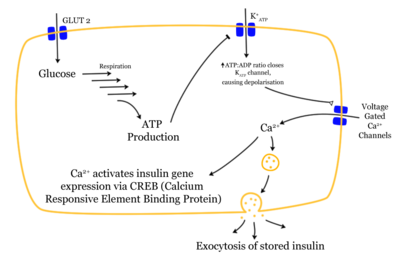
الأشخاص المصابون بالبول السكري ليس لديهم القدر الكافي من الأنسولين أو انعدامه كلياً، لذا يجب عليهم أن يتعاطوا جرعات محسوبة من الأنسولين كل يوم.
يكون حقن الأنسولين تحت الجلد ولا يمكن أخذه عن طريق الفم لأن عصارات المعدة تتلفه.
توجد علاجات تأخذ عن طريق الفم تعمل كمحفز لخلايا البنكرياس لإنتاج الأنسولين, من هذه العلاجات ما يعرف بالأسواق بأسم الگلوكوفاج (Metformin HCI) وآخر باسم مجموعة الدايابنيز.
للبصل تأثير إيجابي لتعويض الأنسولين لحد كبير في معالجة داء البول السكري.
تقوم شركة فايزر Pfizer لإنتاج الأدوية بأنتاج أنسولين جديد يؤخذ عن طريق الأستنشاق عن طريق الأنف عبر بخاخ Inhaler بدلا من الحقن عن طريق (الأبر), وأستخدام الأنسولين بهذا الأسلوب لازال موضوع دراسة للتاكد من خلوه من الأثار الجانبية على الرئتين نتيجه للاستخدام الكثير.
أنواع الإنسولين
- وتوجد مجموعتان من الأنسولين لعلاج مرض السكر:
- الأنسولين البشري.
- الأنسولين المشابه.
وتركيز معظم أنواع الأنسولين المتاحة في السوق هي 100 وحدة/ مليلتر، ويساوي المليلتر سنتيمتر مكعب. ويراعي في كل حقن الأنسولين أن تقسم بشكل يماثل هذا التركيز.
وأنواعه:
- سريع المفعول (صافي): مثل انسولين ليسبرو(هيومالوج)® وهو سريع الامتصاص يبدأ عمله (5-15 دقيقة) وقصير الأجل حيث يستمر لمدة ( 3-4 ساعات).
- قصير المفعول (صافي): مثل الإنسولين المعتدل يبدأ عمله خلال نصف ساعة و يستمر لمدة ( 5-8 ساعات).
معتدل المفعول (عكر): مثل انسولين NPH (N) or Lente (L) يبدأ عمله خلال (1-3 ساعات) و يستمر لمدة ( 16-24 ساعة).
- طويل المفعول (عكر): مثل الترالنت Ultralente (U), جلارجين Glargine(Lantus)® لا يبدأ عمله إلا بعد حوالي (4-6 ساعات) ولكنه يستمر لمدة ( 24-48 ساعة).
- إنسولين مخلوط (عكر + صافي): نوعين من الانسولين مخلوطين في علبة واحدة مثل الخليط من المعتدل و NPH (N) يبدأ عمله خلال نصف ساعة و يستمر لمدة ( 16-24 ساعة). [5]
الأنسولين السريع المفعول جداً
- ويكون الأنسولين فوري المفعول:
- سائل صافى اللون.
- يبدأ مفعول هذا النوع من الأنسولين بعد 10 دقائق من الحقن.
- أقصي مفعول له بعد مرور ساعة من الحقن.
- استمرار مفعوله من 3-4 ساعات.
- يأخذ المريض جرعة الأنسولين قبل تناول الوجبة بـ 15 دقيقة.
- معظم مرضي السكر تحتاج إلى أنسولين مفعوله أطول للمحافظة على معدلات السكر, لذا من الممكن إضافة الأنسولين بطىء أو متوسط المفعول إلى الأنسولين الفوري المفعول.
- لابد التأكد تكراراً من معدلات جلوكوز الدم قبل أخذ الأنسولين فوري المفعول.
- يحدد الطبيب المعالج جرعة الأنسولين التي يحتاجها مريض السكر معتمداً على قراءة سكر الدم والوجبات التي يتناولها المريض أو الرياضة التي يمارسها.
- لابد من التأكد من صفاء سائل الأنسولين بداخل الزجاجة قبل سحبه بالسرنجة, وإذا لوحظ تعكر فيها يتم التخلص منها وعدم استخدامها.
- إذا تم خلط الأنسولين الفوري المفعول مع أنسولين له مفعول أطول يتم سحب الأنسولين الفوري أولاً لضمان صفاء لونه.
الأنسولين سريع المفعول
ويشار إليه (الأنسولين المنتظم - R-insulin):
- سائل صافى بدون لون.
- يبدأ مفعوله بعد 30 دقيقة من الحقن.
- أقصى مفعول له يستمر من 3-5 ساعات.
- استمرار مفعوله من 6-10 ساعات.
- يعطي قبل الوجبة بـ 30 دقيقة.
- يمكن خلطه في نفس السرنجة بأنسولين طويل المفعول أو يعطي الأنسولين السريع المفعول بمفرده ثم يليه على الفور الأنسولين طويل المفعول.
- لا يمكن خلط الأنسولين بطىء المفعول مع الأنسولين طويل المفعول.
- أكثر الأنواع استقراراً في الأنسولين.
- من الأفضل الاحتفاظ به في الثلاجة (الزجاجة غير المفتوحة).
- التأكد من السائل والزجاجة (تاريخ الصلاحية) قبل سحب الأنسولين.
- إذا كان كان السائل معكراً عليك بالتخلص من الزجاجة.
- إذا تم خلط الأنسولين السريع المفعول مع الأنسولين طويل المفعول, يتم سحب الأنسولين السريع المفعول أولاً لضمان صفاء لونه وعدم تعكره.
أنسولين متوسط المفعول
- ويكون الأنسولين متوسط المفعول:
- غير صافي اللون لأنسولين كريستالي معلق (التعلق حالة من حالات المادة تكون فيها جزيئاتها ممزوجة في سائل أو غاز ولكنها غير منحله فيه).
- يتم تحريك الزجاجة بين اليدين قبل الاستخدام.
- يبدأ مفعوله بعد ساعة من الحقن.
- أقصى مفعول له بعد مرور 6-12 ساعة من الحقن.
- استمرار مفعوله من 20-24 ساعة في الجسم.
- يتم أخذ الأنسولين متوسط المفعول قبل الإفطار.
- يمكن أخذ الجرعة أيضاً قبل النوم, ويعتمد ذلك على قراءة جلوكوز الدم.
- يمكن خلطه في نفس السرنجة بالأنسولين سريع أو الفورى المفعول.
أنسولين المدي الطويل (بطئ المفعول)
- أنسولين معلق (عكر) غير صافٍ.
- يبدأ مفعوله بعد مرور من 2-8 ساعات بعد الحقن.
- أقصى مفعول له بعد مرور 12 ساعة.
- يستمر مفعوله في الجسم من 18-24 ساعة.
- تؤخذ جرعة الأنسولين قبل الإفطار.
- يمكن أن يأخذها المريض أيضاً قبل العشاء ليلاً أو قبل النوم حسب تعليمات الطبيب.
- يمكن خلطه بالأنسولين المنتظم في نفس السرنجة.
- أفضل طريقة لتخزينه الثلاجة (في حالة عدم فتح زجاجة الأنسولين).
- النوع الآخر من الأنسولين طويل المفعول يسمى (Glarine) وهو أنسولين مشابه وهو يختلف عن باقي الأنواع طويلة المفعول في:
- سائل صافٍ.
- يبدأ بعد حوالي ساعة من الحقن.
- لا معلومات عن أقصى مفعول له.
- كمية صغيرة من الـ (Glarine) يتم حقنها منه ببطئ لتمد الجسم بكمية مستديمة نسبياً بالأنسولين على مدار 24 ساعة.
- لا يمكن خلطه بأي نوع آخر من الأنسولين.
- التغيير لـ (Glarine) بعد الأنسولين المتوسط أو البطىء المفعول لا يتم إلا بعد الاستشارة الطبية وبمساعدة فريق طبي وأن يتم ذلك تحت إشرافه.
أنسولين مختلط مسبقاً
يضم ثلاثة أنواع: 1- نوع يحتوي على 70 % أنسولين متوسط المفعول و30 % أنسولين منتظم. 2- نوع آخر يحتوى على 50 % أنسولين متوسط المفعول و30 % أنسولين منتظم. 3- النوع الثالث يحتوي على 75 % أنسولين متوسط المفعول و25 % أنسولين فورى المفعول.
- يبدأ مفعول هذه الأنواع بعد حوالي ساعة ونصف من الحقن.
- أقصى مفعول 2-8 ساعات.
- استمرار المفعول حتى 24 ساعة في الجسم.
- وتتميز هذه الأنواع بالمفعول الفوري أو السريع في الجسم لذا ينبغي أخذها قبل الوجبات حسبما ينصح طبيبك.
- يمكن خلط أنواع مختلفة من الأنسولين حسب تعليمات الطبيب في السرنجة.
- بمجرد أن يتم خلط أنواع الأنسولين ينبغي الحقن به على الفور.
- يمكن خلط الأنسولين فورى أو سريع المفعول مع الأنسولين بطئ أو متوسط المفعول.
- لا يمكن خلط Glarine مع أي نوع آخر من الأنسولين. [6]
مواضع حقن الإنسولين
أي مكان في الجسم مغطى بجلد حر ورخو يمكن أن يصلح لحقن الأنسولين وتستعمل على الخصوص المواضع التالية: جلد البطن، الوجه الأمامي للفخذ، الوجه الجانبي للعضد، الخاصرتان، الربع العلوي الوحشي أي الخارجي للأليتين. يكون امتصاص الأنسولين أسرع في الأماكن العليا من الجسم منه في الأماكن الأخرى مثل الفخذ والألية. وبسبب اختلاف سرعة الامتصاص من مكان إلى آخر وتأثير ذلك على ضبط السكر، ينصح بعدم تبديل منطقة الحقن تبديلاً مستمراً، وإنما يبدل مكان الحقن ضمن منطقة واحدة. مثلاً يمكن دائماً استعمال جلد البطن لحقن جرعة الأنسولين الصباحية ويغير مكان الحقن ضمن تلك المنطقة يومياً، ويستعمل جانب العضد لإعطاء الجرعة المسائية ويغير مكان الحقن ضمن تلك المنطقة من يوم إلى آخر ويمكن الانتقال من العضد الأيمن إلى الأيسر وبالعكس دون أن يغير ذلك من سرعة الامتصاص.
إعطاء الأنسولين في الأنف
توجد دلائل أولية على إمكانية إعطاء الأنسولين رذاذاً في الأنف، وتفيد هذه الطريقة في التقليل من ارتفاع سكر الدم بعد الوجبات، ولكن المزيد من العمل والبحث مطلوب قبل أن تصبح الطريقة شائعة، كما أن المستحضرات الخاصة بهذه الطريقة غير متوافرة.
محاقن الأنسولين والإبر

تستعمل محاقن سعة 1مل وهي مدرجة بحسب تركيز الأنسولين المستعمل، فالأنسولين ذو التركيز 40 وحدة/مل يزرق بمحقنة سعة 1مل مقسمة إلى 40 تدريجة تعادل كل تدريجة منها وحدة واحدة من الأنسولين. أما الأنسولين ذو التركيز 100وحدة/مل فيحقن بمحقنة سعة 1مل مقسمة إلى 100 تدريجة تعادل كل تدريجة وحدة واحدة من الأنسولين. يجب دائماً اختيار المحقنة المناسبة لتركيز الأنسولين للحيلولة دون وقوع المريض في خطأ في قياس الجرعة المتناولة، وفي حال عدم توافر المحقنة المناسبة يمكن اتباع القواعد التالية:
ـ إذا كان تركيز الأنسولين 100 وحدة/مل وتدريجات المحقنة 40 تدريجة/مل فإن كل تدريجة على المحقنة تعادل 2.5 وحدة من الأنسولين.
ـ إذا كان تركيز الأنسولين 40 وحدة/مل وتدريجات المحقنة 100 تدريجة/مل فإن كل تدريجة على المحقنة تعادل 0.4 وحدة من الأنسولين.
توجد محاقن للأنسولين ذات سعات صغيرة وتدريجات عريضة مما يسهل إعطاء الجرعات الصغيرة ويقلل من خطأ القياس ما أمكن كما توجد في بعض البلاد مكبرات تسهل على ضعاف البصر رؤية التدريجات الدقيقة على المحقنة.
أجهزة إعطاء الأنسولين
إضافة إلى المحاقن المعروفة طورت أجهزة حديثة لإعطاء الأنسولين:
جهاز إعطاء الأنسولين ذو الدارة المغلقة
هو جهاز آلي يعمل بمساعدة الحاسوب. يتصل بوريد يتم منه سحب عينات من الدم سحباً متكرراً. يقوم الجهاز بقياس مستوى سكر الدم فيها ثم يحقن جرعات مناسبة من الأنسولين لكي يحافظ على سكر الدم ضمن مستوى محدد، وقد نجح استعمال هذا الجهاز في تدبير الحالات الحادة المؤقتة مثل الحماض الخلوني السكري وفي العمليات الجراحية. أما الاستعمال الدائم فصعب بسبب الحجم الكبير للجهاز وضرورة اتصاله بالوريد اتصالاً دائماً. وتجري محاولات لتطوير أجهزة صغيرة ذات صفات مماثلة ويمكن زرعها تحت جلد البطن ولكن المشكلة التي تواجه هذه النماذج من المضخات هي تعطل المسبار probe الذي يدخل أحد الأوردة بسبب تراكم الليفين fibrin فوقه.
جهاز إعطاء الأنسولين ذو الدارة المفتوحة
ويسمى كذلك لأنه يعطي الأنسولين بحسب التعليمات المعطاة من قبل المريض ولا يقوم بسحب الدم لقياس سكر الدم ويوجد منه صنفان:
أ - مضخة الأنسولين المحمولة: هي مضخة صغيرة الحجم تقدر بحجم راحة اليد، تحوي مستودعاً للأنسولين بشكل المحقنة وتتصل بالجسم بأنبوب لدن (بلاستيكي) رفيع وإبرة تغرز تحت الجلد ويبدل موضعها كل عدة أيام. ويمكن برمجة المضخة لإعطاء كمية ثابتة من الأنسولين باستمرار، إضافة إلى إعطاء جرعات مناسبة قبل الوجبات، واستعمالها يحتاج إلى عناية وانتباه، وقد يؤدي انثناء الأنبوب الواصل بين المضخة ومكان الزرق أو نزع هذا الأنبوب من مكان دخوله تحت الجلد، إلى توقف وصول الأنسولين إلى الجسم وارتفاع شديد في سكر الدم.
ب - مضخة الأنسولين المزروعة: هناك نتائج مشجعة لاستعمال مضخة الأنسولين التي تزرع تحت جلد البطن وتتصل بأنبوب دقيق يفرغ الأنسولين في جوف الصفاق (البريتوان)، ويمكن ملء مستودع الأنسولين فيها بمحقنة عبر جلد البطن، وتتم السيطرة على عمل المضخة وإعطائها الأوامر بوساطة موجات راديوية باستعمال جهاز خاص مقترن بالمضخة، إذ يقوم المريض بتعديل نظام عمل المضخة بحسب الخطة الموضوعة من قبل الطبيب وبحسب نتائج تحليل سكر الدم المتكرر والذي يبلغ عدة مرات يومياً.
محقنة الأنسولين بشكل القلم
تتألف هذه المحقنة من زجاجة أنسولين توضع ضمن حامل بشكل قلم الكتابة وتركب على رأسه إبرة الحقن، ويمكن تحديد كمية الأنسولين بالوحدات قبل الحقن، وكلما فرغت زجاجة الأنسولين استبدل بها واحدة جديدة. تفيد هذه المحقنة في إعطاء الأنسولين للمرضى الذين يحتاجون إلى جرعات متعددة يومياً ويخفف من حمل الزجاجات العادية والمحاقن.
زرع الخلايا المفرزة للأنسولين وزرع البنكرياس
هذه الطريقة معروفة لتوفير بديل للبنكرياس العاجز عن إفراز الأنسولين إفرازاً كافياً، ولكن لم تلق النجاح بسبب المخاطر الشديدة والتأثيرات الجانبية الناجمة عن الاستعمال الدائم لمثبطات المناعة التي لابد منها لمنع الرفض المناعي للأعضاء أو الخلايا المزروعة.
الإنسولين المستنشق
 مقالة مفصلة: إنسولين مستنشق
مقالة مفصلة: إنسولين مستنشق
في 2006 صدقت ادارة الغذاء والدواء الأمريكية على استخدام الإكسوبـِرا، كأول إنسولين مستنشق.[7] وقد تم سحب العقار من الأسوائل في الربع الأخير من عام 2007 لعدم رواجه.
يدعى أن للإنسولين المستشنق نفس تأثير حقن الإنسولين، حيث يتحكم كلاهما في ضبط مستويات الگلوكوز في الدم. والإنسولين المستنشق ذو فاعلية قصيرة المدى ويؤخذ عادة قبل الوجبات، وتؤخذ حقن الإنسولين ليلاً حيث تتميز بفاعلياتها الطويلة.[8] عند استخدام المرضى للإنسولين المستنشق كبديل لحقن الإنسولين، لم يلاحظ أي اختلاف في مستويات HbA1c لثلاثة أشهر. وكان هناك مشكلة في تحديد الجرعة الخاصة بكل مريض، على الرغم من عدم اكتساب المرضى وزن زائد أو ظهور علامات قصور في الرئة، مقارنة مع تقرايرهم الصحية في بداية العلاج.[9]
بعد طرحه تجارياً في 2005 بالمملكة المتحدة، لم ينصح به المعهد الوطني للصحة والامتياز السريري (حتى يوليو 2006) للاستخدام اليومي، فيما عدا الحالات التي "تعاني من رهاب الحقن حسب تشخيص الطبيب النفسي".[8]
في يناير 2008، أعلن نوڤو نورديكس، أكبر مصنع إنسولين في العالم، أن الشركة ستتوقف عن تطوير المنتج الخاص بها من الإنسولين المستنشق، والمعروف باسم AERx iDMS.[10] وبالمثل، في 2008 أنهت إلاي لـِلي أبحاثها في تطوير عقار الإنسولين المستنشق.[11] ومع ذلك، فلا تزال شركة مانكايند كروپ (يمتلك ألفريد إ. مان غالبية أسهمها) متفائلة حول هذا المنتج.[12]
حفظ الأنسولين
إن حفظ الأنسولين ليس بالمشكلة الصعبة. يجب أن تحفظ زجاجات الأنسولين الإضافية في البراد بدرجة +4 مئوية تقريباً، ويجب الانتباه إلى منع تجمد الأنسولين فالتجميد أسهل وسيلة لإزالة فعالية الأنسولين. أما الزجاجة التي هي قيد الاستعمال فيمكن حفظها في درجة حرارة الغرفة على أن لا تزيد درجة الحرارة على 24 درجة مئوية، في هذه الشروط يمكن أن يبقى الأنسولين فعالاً من 6ـ 8 أسابيع كما يجب عدم تعريض الأنسولين لأشعة الشمس المباشرة.
بعد إنتهاء مدة الفعالية المكتوبة على الزجاجة يفقد الأنسولين فعاليته فقداناً تدريجياً بطيئاً لا فقداناً كاملاً فورياً، ويجب فحص زجاجة الأنسولين عند كل استعمال فقد تظهر ترسبات في بعض أصناف الأنسولين (أنسولين NPH). وإذا ما استعملت الزجاجة مدة طويلة أو تعرضت لرج متكرر فقد تظهر جزيئات صغيرة ترسب على جوانب الزجاجة، في هذه الحال يجب رمي الزجاجة واستعمال عبوة جديدة.
جرعات الأنسولين
الطبيب المعالج هو المسؤول الوحيد عن تحديد الجرعات المناسبة لكل مريض على حدة، ولا ينصح المريض بتعديل الجرعة إلا وفق المعايير التي يوصي بها الطبيب.
الجرعات الزائدة من الإنسولين
لو أخذت جرعة زائدة من الإنسولين سوف يقوم بتخفيض مستوى الجلكوز في الدم يشكل كبير ومن ثم يشعر بتعب, إغماء, خفقان, عرق، جوع، رعشات وفي بعض الأحيان يصل إلى غيبوبة تامة.على مريض السكري الذي يتعرض لمثل هذه الأعراض أن يحمل معه دائماً وجبة خفيفة أو قطعة من الحلوى أو السكر.[13].
حفظ دواء الإنسولين
العبوات غير المفتوحة تحفظ في الثلاجة بدون تجميد، أما المفتوحة فتحفظ في درجة حرارة الغرفة العادية بعيداً عن الضوء والحرارة العالية والأفضل حفظها في الثلاجة. لاستخدم إنسولين الذي تم تجميده ثم ذاب, أيضا لا تحاول تسخين العبوة لتغلي. يجب ألا يحقن الانسولين وهو بارد بل يخرج من الثلاجة قبل استعماله. لا تستخدم الانسولين إذا كان لونه متغيراً أو يحتوي على كتل لكن يجب يتنبه المريض إلى أن هناك أنواع من الإنسولين تكون في الأصل عكرة.
انظر أيضا
- مضاهي الإنسولين
- Anatomy and physiolology
- Forms of diabetes mellitus
- العلاج
- Other medical / diagnostic uses
المصادر
- Reaven, Gerald M. (1999--04-15). Insulin Resistance: The Metabolic Syndrome X (1st Edition ed.). Totowa, New Jersey: Humana Press. doi:10.1226/0896035883. ISBN 0-89603-588-3.
{{cite book}}:|edition=has extra text (help); Check date values in:|date=(help); Cite has empty unknown parameters:|accessyear=and|accessmonth=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - Leahy, Jack L. (2002-03-22). Insulin Therapy (1st Edition ed.). New York: Marcel Dekker. ISBN 0-8247-0711-7.
{{cite book}}:|edition=has extra text (help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - Kumar, Sudhesh (2005-01-14). Insulin Resistance: Insulin Action and Its Disturbances in Disease. Chichester, England: Wiley. ISBN 0-470-85008-6.
{{cite book}}: Cite has empty unknown parameters:|accessyear=,|origmonth=,|accessmonth=, and|origdate=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - Ehrlich, Ann (2000-06-16). Medical Terminology for Health Professions (4th Edition ed.). Thomson Delmar Learning. ISBN 0-7668-1297-9.
{{cite book}}:|edition=has extra text (help); Cite has empty unknown parameter:|origdate=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - Draznin, Boris (1994). Molecular Biology of Diabetes: Autoimmunity and Genetics; Insulin Synthesis and Secretion. Totowa, New Jersey: Humana Press. doi:10.1226/0896032868. ISBN 0-89603-286-8.
{{cite book}}: Cite has empty unknown parameters:|accessyear=,|origmonth=,|accessmonth=, and|origdate=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|month=ignored (help) - Famous Canadian Physicians: Sir Frederick Banting at Library and Archives Canada
- McKeage K, Goa KL (2001). "Insulin glargine: a review of its therapeutic use as a long-acting agent for the management of type 1 and 2 diabetes mellitus". Drugs. 61 (11): 1599–624. PMID 11577797.
- ^ PDB 1ai0; Chang X, Jorgensen AM, Bardrum P, Led JJ (1997). "Solution structures of the R6 human insulin hexamer,". Biochemistry. 36 (31): 9409–22. doi:10.1021/bi9631069. PMID 9235985.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ^ Benedict C, Hallschmid M, Hatke A, Schultes B, Fehm HL, Born J, Kern W. (2004). "Intranasal insulin improves memory in humans". Psychoneuroendocrinology. 29 (10): 1326–34. PMID 15288712.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ^ "Entrez Gene: INS insulin".
- ^ Bell GI, Pictet RL, Rutter WJ, Cordell B, Tischer E, Goodman HM (1980). "Sequence of the human insulin gene". Nature. 284 (5751): 26–32. doi:10.1038/284026a0. PMID 6243748.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ^ طبيب دوت كوم
- ^ الموسوعة الصحية الحديثة
- ^ FDA approval of Exubera inhaled insulin
- ^ أ ب NICE (2006). "Diabetes (type 1 and 2), Inhaled Insulin - Appraisal Consultation Document (second)". Retrieved 2006-07-26.
{{cite web}}: Unknown parameter|month=ignored (help) - ^ Cefalu W, Skyler J, Kourides I, Landschulz W, Balagtas C, Cheng S, Gelfand R (2001). "Inhaled human insulin treatment in patients with type 2 diabetes mellitus". Ann Intern Med. 134 (3): 203–7. PMID 11177333.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ Novo Nordisk refocuses its activities within inhaled insulin and discontinues the development of AERx
- ^ Lilly Ends Effort to Develop an Inhaled Insulin Product
- ^ Pollack, Andrew. "Betting an Estate on Inhaled Insulin", The New York Times, 16 Nov 2007., are still proceeding with their own inhaled insulin plans.
- ^ "الأنسولين". الموسوعة العربية. 2007.
وصلات خارجية
- The Insulin Protein
- Inspired by Insulin article by parent of a diabetic child
- Frederick Sanger, Nobel Prize for sequencing Insulin Freeview video with John Sanger and John Walker by the Vega Science Trust.
- Insulin: entry from protein databank
- The History of Insulin
- Insulin Lispro
- CBC Digital Archives - Banting, Best, Macleod, Collip: Chasing a Cure for Diabetes
- Cosmos Magazine: Insulin mystery cracked after 20 years
- National Diabetes Information Clearinghouse
- Discovery and Early Development of Insulin, 1920-1925
- Secretion of Insulin and Glucagon
- Insulin Types Comparison Chart