قصور القلب
| إيلان ساهم بشكل رئيسي في تحرير هذا المقال
|
| قصور القلب | |
|---|---|
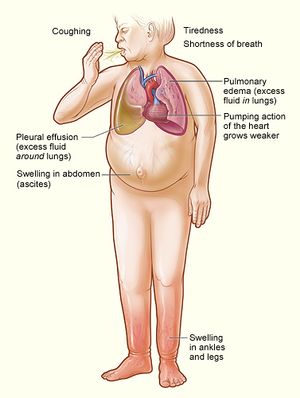 | |
| العلامات والأعراض الرئيسية لقصور القلب. | |
| التبويب والمصادر الخارجية | |
| التخصص | طب القلب |
| ICD-10 | I50. |
| ICD-9-CM | 428.0 |
| DiseasesDB | 16209 |
| MedlinePlus | 000158 |
| eMedicine | med/3552 emerg/108 radio/189 med/1367150 ped/2636 |
| Patient UK | فشل عرض الخاصية P1461: لم يتم العثور على الخاصية P1461. قصور القلب |
| MeSH | D006333 |
قصور القلب Heart failure هي حالة مرضية تحدث نتيجة أي خلل وظيفي أو عضوي يؤثر على وظيفة القلب كمستقبل للدم ومضخة كافية لانتشار الدم خلال أنحاء الجسم لإمداده بالمواد الغذائية والأكسجين.[1] يجب تمييز قصور القلب عن حالة مثل السكتة القلبية التي تصيب قلب كان يقوم بوظيفته بصورة طبيعية ثم توقف مما يؤدي إلى هبوط في الدورة الدموية والموت. ولكن في مرض قصور القلب يستمر القلب في العمل ولكن بكفاءة أقل ،وتعتمد درجة المرض على درجة القصور في عمل القلب كمستقبل وكمضخة للدم.
ومن الأسباب الشائعة لقصور القلب: احتشاء عضل القلب والأشكال الأخرى لداء القلب الإفقاري، فرط ضغط الدم، داء قلبي صمامي واعتلال عضلة القلب.[2] ويمكن لقصور القلب أن يسبب العديد من الأعراض المتنوعة مثل ضيق النفس (ويزداد سوءًا عند الاستلقاء، ويسمى في هذه الحالة ضيق النفس الاضطجاعي)، كحة، تورم الكاحل وقلة القدرة التمرينية. وغالبًا ما يكون قصور القلب غير مُشخص بسبب عدم وجود تعريف متفق عليه عالميًا ووجود تحديات لوضع التشخيص النهائي. ويتكون العلاج عمومًا من تدابير لتغيير نمط الحياة (مثل تقليل تناول الملح) بالإضافة لأدوية وفي بعض الأحيان يمكن إضافة أجهزة مساعدة أو حتى إجراء جراحة.
قصور القلب هو حالة شائعة ومكلفة ويمكن أن تؤدي إلى الوفاة.[2] ويعاني حوالي 2% من البالغين في الدول النامية من قصور القلب، وتزداد النسبة إلى 6-10% عند أولئك الذين تزيد أعمارهم على 65 عامًا.[2][3] ويكلف قصور القلب الكثير من النفقات ويرجع ذلك بشكل أساسي إلى دخول المستشفى. ويضر قصور القلب بالصحة الجسدية والعقلية بالمريض مما يؤدي إلى انخفاض نوعية الحياة.[4][5] وعلى الرغم من أن بعض المرضى يمكنهم العيش لسنوات عديدة، إلا أن الداء المترقي يصاحبه معدل وفيات سنوية شامل يقدر بـ 10%
الأعراض والعلامات
الأعراض
تعتمد أعراض قصور القلب بشكل كبير علي الناحية من القلب التي تعاني الفشل بشكل رئيسي. إذا كان جانبي القلب يعانان من الفشل فأعراض فشل الجانبين من الممكن أن تظهر معا.
فشل أو قصور الجانب الأيسر من القلب
الجانب الأيسر هو المسؤول عن استقبال الدم المحمل بالأكسجين من أوردة الرئتين ثم ضخه إلى جميع أعضاءالجسم ومن ثم فالفشل في الجانب الأيسر يؤدي إلى تراكم الدم في الأوعية الدموية للرئتين والاحتقان فيهما فيؤدي إلى أعراض مرتبطة بيهما وقد يؤدي هذا التراكم أو الأحتقان إلى خروج السوائل من أوعية الرئتين إلى حجرات التنفيس، ويسبب وذمة الرئة. كما يؤدي فشل الجانب الايسر إلى فقر الدم الموزع إلى الأنسجة لفشله في ضخه لأعضاء الجسم فتعاني من نقص في أمداد تلك الأنسجة بالموادالغذائية والأكسجين. و أهم الأعراض هي:
- ضيق التنفس ولهاث dyspnea وخصوصا مع القيام بجهد وهو من أكثر العوارض شيوعاً ويحدث نتيجة تجمع الدم في الرئتين وأحتقانهما وفشل القلب في استقبال هذا الدم وضخه بشكل كافي لعضلات التنفس التي بالتالي تعاني من نقص الأكسجين وتجعل عملية التنفس أصعب.
- ضيق التنفس أثناء الاستلقاء orthopnea لأن في هذاالوضع تتجمع كمية أكبر من الدم والسوائل بالرئتين لذا دائما ما يلجأ المريض لاستخدام عدد كبير من المَخَدات ويتجنب الأستلقاء الكامل بشكل افقي.
- ضيق مفاجي في التنفس يجبر المريض على الاستيقاظ من النوم:paroxysmal nocturnal dyspnea
- تعب عام أكثر من المعتاد فالعضلات وباقي اجزاء الجسم لا تتلقى حاجتها الكافية من الدم المحمل بالأكسجين مما قد يؤدي أيضا إلى الدوخة وغشاوة البصر.
فشل أو قصور الجانب الأيمن من القلب: الجانب الأيمن يستقبل الدم الحامل لثاني أكسيد الكربون المتجمع من أعضاء الجسم المختلفة ليضخ الدم إلى الرئة التي تقوم بمده بالأكسجين. لذا فقصور في عمل الجانب الأيمن يؤدي إلى فشله في أستقبال الدم من أوردة الجسم الامر الذي يؤدي إلى خروج السوائل من الأوعية الدموية وتجمع تلك السوائل في إانسجة الجسم المختلفة نظرا لعدم استقبال القلب لتلك السوائل وهذا التجمع في الأنسجة يؤدي إلى توذّمها وتتشكل الوذمة القدمين والكاحلين والساقين، وأحياناً جدار البطن والأحشاء كالكبد وقد تؤدي إلى الحبن وانتفاج البطن. وأيضا قد يؤدي تجمع تلك السوائل في انسجة الجهاز الهضمي إلى اصابة المريض ببعض الاضطربات الهضمية كالغثيان والإقياء.
العلامات
علامات عامة
علامات فشل الجانب الأيسر: ترتبط بفشل عمل القلب كمضخة وقلة الدم المضخوخ للأنسجة. مما يؤدي إلى ضعف النبض, هبوط في الضغط الانقباضي وزيادة سرعة ضربات القلب وبرودة الأطراف وقلة ادرار البول والشحوب. كما يرتبط قصور الجانب الايسر باحتقان الرئتين وتجمع السوائل فيهما.
علامات فشل الجانب الأيمن بجانب علامات كالاستسقاء والاوديما قد تكون الأوردة العنقية محتقنة نابضة لا يقل احتقاتها مع أخذ نفس عميق.
ثانياً: علامات خاصة بالقلب
تلك العلامات قد تظهر اسباب القصور نفسه أو مضاعفات حدوثه كتضخم أو أتساع القلب وعدم انتظام ضربات القلب.
الأسباب
| أسباب قصور القلب | |
|---|---|
| الجانب الأيسر: ارتفاع ضغط الدم ،مرض صمامي أورطي أو ميترالي، ضيق الأورطى | الجانب الايمن: أرتفاع الضغط الرئوي (مثلا نتيجة لمرض مزمن بالرئة) مرض صمامي, رئوي أو ثلاثي ] |
| من الممكن ان تسبب في الجانبين: قلة الدموية الموضعية (نتيجة لفقر الدم الذي يغذي القلب كنتيجة لانسداد الشريان التاجي); ممكن أن تكون مزمنة أو نتيجة احتشاء حاد (أزمة قلبية), اضطراب مزمن في ايقاع القلب (مثل. الرجفان الأذيني الليفي), داء عضلة القلب لاي سبب, تليف القلب, الأنيميا الشديدة والمزمنة, امراض الغدة درقية (زيادة افراز الغدة الدرقية ونقص افراز الغدة الدرقية) | |
مآل المرض
ويمكن تقييم مآل المرض في فشل القلب بطرق متعددة بما في ذلك قواعد التنبؤ السريرية والتجارب ممارسة القلب. قواعد التنبؤ استخدام الفحوصات المخبرية السريرية مركب من العوامل السريرية مثل وضغط الدم لتقدير التكهن. من بين العديد من قواعد التنبؤ السريرية لprognosing الحادة فشل القلب ، و 'القاعدة أثر' تفوقت قليلا قواعد أخرى في تقسيمها وتحديد المرضى المعرضين للخطر منخفض للوفاة أثناء العلاج في المستشفيات أو في غضون 30 يوما. [37] وسائل سهلة لتحديد المرضى منخفضة المخاطر هي :
- تبين قواعد شجرة ADHERE أن المرضى الذين لديهم نيتروجين اليوريا في الدم < 43 ملغ / دل وضغط الدم الانقباضي لا يقل عن 115 ملم زئبق فإن لديهم احتمال أقل من 10 ٪ في وفاة في المستشفى أو مضاعفات.
- قاعدة BWH تنص على أن المرضى الذين يعانون من ضغط الدم الانقباضي أكثر من 90 ملم زئبق ، ومعدل التنفس من 30 أو أقل الأنفاس في الدقيقة الصوديوم في الدم ، أكثر من 135 مليمول / لتر ، أي موجة جديدة سانت تي التغيرات فرصة أقل من 10 ٪ من المرضى الداخليين وفاة أو مضاعفات.
وهناك طريقة هامة جدا لتقييم التشخيص المتقدمة في مرضى فشل القلب هو القلب اختبار ممارسة (CPX اختبار). مطلوب عادة CPX اختبار قبل زرع القلب كمؤشر للتشخيص. اختبار القلب ممارسة تنطوي على قياس الزفير الأكسجين وثاني أكسيد الكربون خلال العملية. استهلاك الأوكسجين الذروة (vo2 ماكس) يستخدم كمؤشر للتشخيص. وكقاعدة عامة ، وvo2 ماكس أقل من 12-14 سم / كغ / دقيقة تشير إلى بقاء الأكثر فقرا ، ويقترح أن يكون المريض قد يكون مرشحا لعملية زرع قلب. <المرضى مع vo2 ماكس 10 سم / كغ / دقيقة وتوقعات شفائهن اقل بشكل واضح. وآخرها الجمعية الدولية لزراعة القلب والرئة (ISHLT) مبادئ توجيهية [38] كما تشير معلمتين الأخرى التي يمكن استخدامها لتقييم التكهن في فشل القلب المتقدمة ، وبقاء النتيجة فشل القلب ، واستخدام معيار من VE/VCO2 المنحدر> 35 من اختبار CPX. بقاء النتيجة فشل القلب على درجة محسوبة باستخدام مزيج من تنبؤ السريرية وvo2 ماكس من ممارسة اختبار القلب
العلاج
فشل القلب 1- تمهيد :
سبق أن تكررت مصطلحات تحتاج إلى شرح وتفصيل منها الانقباضية contractility والحمل السابق preload والحمل اللاحق afterload وفي هذه المقدمة سوف نشرحها تفصيلا، ثم نبين تعريف الفشل القلبي واستجابة الجسم له. - ملاحظة : كلما وردت كلمة بطين مجردة في هذه المقدمة قصد بها البطين الأيسر
أ- الحمل السابق preload : و هو كمية الدم الموجودة في البطين الأيسر بعد انقباض الأذين وقبل أنقباض البطين وقد يوصف بأنه التمدد الأولي لخلايا القلب قبل الانقباض. يعتمد الحمل السابق على ضغط الدم الوريدي venous blood pressure والدم الراجع إليه من الوريد venous return، ويعتبر الحمل السابق هو الـ ventricular end-diastolic volume يعني حجم الدم النهائي في البطين والناتج عن الضغط الانبساطي والذي يمثل محور السينات في رسمة frank-starling curve، وبالتالي فإن ارتفاع الحمل السابق يؤدي إلى تضخم البطين وارتفاع الضغط فيه إلى مستواه الأقصى مما يزيد في نتاج القلب cardiac output. و اعلم أنه لا يمكن قياس مقدار الحمل السابق في جسم الإنسان in vivo وبالتالي فإن جميع القياسات له تعتبر تقديرات غير دقيقة، وسبب عدم دقة التقديرات إمكانية تضخم البطين بسبب عوامل أخرى كما في حالة توسع البطينات بصورة مزمنة chronically dilated ventricle فإنه قد تتكون قسيمات عضلية sacromeres مما يجعل البطين المرتخي يبدو مكبرا.
ب- الحمل اللاحق afterload : و هو عبارة عن التوتر الصادر عن البطين الأيسر لكي ينقبض ضغطا انقباضيا، وقد يوصف أيضا بأنه الضغط الذي يجب على البطين أن يولده كي يقذف الدم إلى خارج القلب (الضغط الانقباضي)، وقد يعبر عنه بالمقاومة الطرفية الكلية total peripheral resistance TPR أو المقاومة الوعائية العامة systemic vascular resistence، ويعبر عنه أيضا بأنه الحمل بعد ابتداء انقباض القلب. و ينتج الحمل اللاحق عن ارتفاع ضغط الدم في البطين إلى مستوى أعلى من ضغط الدم في الدورة الدموية مما يؤدي إلى فتح صمام الأورطا. نتيجة : الأمراض التي تعمل على رفع الحمل اللاحق (رفع الضغط الذي يجب على البطين أن يولده كي يقذف الدم) تؤدي إلى ارتفاع ضغط الدم وحدوث خلل في صمامات الأورطا.
ج- الانقباضية contractility : اعلم أن أداء القلب يعتمد على أربعة أمور : 1- الحمل السابق 2- الحمل اللاحق 3- معدل ضربات القلب 4- الانقباضية
فالانقباضية مصطلح يصف أداء القلب وتعرف بأنها المقدرة الجوهرية أو الذاتية لألياف عضلة القلب على أن تنقبض مقاسة على أساس طول الألياف ولذلك فالانقباضية تسمى أيضا الحالة الإنوتروبية inotropic state (ino = ألياف، tropos = تتحرك)، واعلم أنه إذا تغير أداء القلب وكان كل الحمل السابق واللاحق ومعدل ضربات القلب ثابتا فإن التغير يرجع إلى الانقباضية، يعتقد البعض بأنه من الأفضل أن تعرف الانقباضية بأنها خاصية تمثل مقدار قوة القلب ولكن هذا التعريف غير دقيق فإن جميع العوامل المذكورة آنفا تمثل أداء وقوة القلب، فالزيادة في الحمل السابق تؤدي إلى زيادة في قوة الانقباض (و هذا هو قانون ستارلينك starling law).
واعلم أن أي مادة كيميائية تؤثر على الانقباضية فإنها تسمى عاملا إينوتروبيا inotropic agent على سبيل المثال فإن الأدرينالين والنورأدرينالين لهما تأثير إينوتروبي إيجابي positicve inotropic effect أي أنها يزيدان الانقباضية. و جميع العوامل التي لها تأثير إيجابي على الانقباضية تعمل على زيادة تركيز أيونات الكالسيوم داخل الخلايا.
- الأدوية التي تؤثر على كل من الحمل السابق واللاحق والانقباضية :
الحمل السابق مدرات البول diuretics الحمل اللاحق موسعات الأوعية الدموية vasodilators الانقباضية الإينوتروبات inotropes
- فشل القلب heart failure :
و هو الحالة الباثولوجية (المرضية) عندما يكون القلب عاجزا عن ضخ المقدار الكافي من الدم ليلبي الحاجات الأيضية لأنسجة الجسم. يستجيب الجسم لهذا المرض بما يسمى بالميكانيكيات التكيفية adaptive mechanisms فتقوم هذه الميكانيكيات بتعديل عمل القلب لفترة وجيزة ثم تبدأ بالتسبب بمشاكل على المدى الطويل.
- أنوع الميكانيكيات التكيفية : 1- قيام القلب بصورة ذاتية بالضغط والكبس لإخراج كمية أكبر من الدم intrinsic cardiac compression 2- تضخم عضلة القلب myocadial hypertrophy 3- تنشيط الميكانيكيات الخلطية-العصبية neurohumoral machanisms 4- ارتفاع معدل التعويض القلب cardiac compensation
وهنا نشرح الميكانيكية الرابعة بالتفصيل : يسبب انخفاض معدل تدفق الدم الكلوي تضييقا للأوعية الدموية في الكلى مما ينشط محور أنغيوتينسين – رينين angiotensin-renin، فيتم إطلاق الألدوستيرون aldosterone مما ينتج في استبقاء الماء وأيونات الصوديوم، وبالتالي ينخفض ضغط الدم مؤديا إلى زيادة النغمة السمبثاوية مما يزيد الحمل اللاحق. تعمل هذه المكيانيكية التكيفية على المدى القصير ولكنها تنتهي بفشل القلب إذا بقيت لفترة طويلة.
2- علاج فشل القلب : يجب على علاج الفشل القلبي أن يرفع أعراض المرض ويقلل احتمالية الوفاة، وبالجملة فإن أهم أهداف العلاج ما يلي : 1- تقليل الاحتقان congestion 2- تحسين عمل القلب (تحسين عملية الانقباض والاسترخاء).
و عوائل الأدوية المستخدمة في علاج الفشل القلبي ما يلي :
الاسم المعرب English name مدرات البول diuretics مثبطات الإنزيم الذي يحول الأنغيوتينسين Angiotensin converting enzyme inhibitors (ACE inhibitors) ضادات مستقبلات الأنغيوتينسين 2 angiotensin 2 blockers النيترات + الهيدرالازاين hydralazine + nitrates ضادات بيتا Beta blockers الإينوتروبات inotropes
قد يكون الفشل القلبي مزمنا (طويل الأمد) أو قصير الأمد والعلاج لكل منهما يختلف قليلا، وفيما يلي تفصيل الأدوية المذكورة :
أ- مدرات البول diuretics : يعتبر الاحتقان من أهم المشكلات التي تواجه مرضى الفشل القلبي وهو – أي الاحتقان – عبارة عن استسقاء oedema وانقطاع النفس dyspnoea، وبالتالي فإن مدرات البول تشجع إخراج أيونات الصوديوم من الكلى مما يقلل حجم الأوعية الدموية والحمل اللاحق نتيجة لذلك – يقلل عمل القلب.
- ومن أهم الأعراض الجانبية الناتجة عن مدرات البول هو فقدان الإلكتروليتات بشكل مضر مثل الإلكتروليتات المحتوية على الكالسيوم والصوديوم والمغنسيوم والكالسيوم.
- أنواع مدرات البول :
أ- مدرات العروة (نسبة إلى عروة هينل في الجهاز البولي loop of Henle) : ويكون عملها على الطرف السميك الصاعد من عروة هينل حيث تثبط حاملات الصوديوم والبوتاسيوم والكلور وتثبط نقل كلوريد الصوديوم NaCl خارج القنوات الصغيرة tubule وتزيد من إخراج الماء. تعطى هذه المدرات عن طريق الفم وعن طريق الوريد، ولها خاصية الارتباط الشديد ببروتين البلازما، فتعمل خلال ساعة واحدة إذا أعطيت عن طريق الفم. - الأعراض الجانبية : 1- فقدان الإلكتروليتات. 2- انخفاض الضغط. 3- الصم (فقدان السمع) وخاصة إذا أعطيت عن طريق الوريد.
ب- الثايازايد thiazide diuretics : مكان عملها هو الأنبوب الصغير البعيد في الجهاز البولي distal tubule حيث ترتبط بمساعدات نقل الصوديوم والكلور Na/Cl co-transport، وتعطى فمويا أو عن طريق الوريد. - الأعراض الجانبية : 1- التبولت الدموي (ارتفاع حمض اليوريك في الدم hyperuricemia) 2- ارتفاع سكرية أو جلوكوزية الدم hyperglycemia 3- التهاب المعثكلة (البنكرياس) pancreatitis 4- عدم انتصاب الذكر impotence 5- ارتفاع كوليستيرول الدم hypercholesterolemia
ج- السبايرونولاكتون spironolactone : و هو مدر للبول له مفعول محدود، ويعمل كضاد لمستقبلات الألدوستيرون، من أعراضه الجانبية ارتفاع نسبة البوتاسيوم في الدم hyperkalemia و gynaecomastia.
ب- مثبطات الإنزيم الذي يحول الأنغيوتينسين ACE inhibitors :
في الفشل القلبي يتم تنشيط محول الأنغيوتينسين- رينين بسبب انخفاض تمويل الأنسجة بالدم، عندما يحفز هذا النظام يتم تحويل الأنغيوتينسينوجين إلى الأنغيوتينسن 1 بتحفيز الرينين ثم تحويل الأنغيوتينسين 1 إلى أنغيوتينسين 2 بتحفيز إنزيم يسمى إنزيم تحويل الأنغيوتينسين ACE وناتج هذه العملية - أي أنغيوتينسين 2 - يعمل على تضييق الأوعية الدموية (يزيد الحمل اللاحق) مطلقا ألدوستيرون والذي يستبقي الماء وأيونات الصوديوم كما بينا مما يسبب الاستسقاء oedema الذي هو أحد أعراض الاحتقان، وكذلك يسبب الأنغيوتينسين 2 ارتفاعا في إفراز النورأدرينالين.
بقي أن تعرف بأن الأنغيوتينسينوجين يفرز في الكبد بينما يفرز الرينين في الكلية، وكذلك أضف إلى معلوماتك – عزيزي القارئ – بأن إنزيم تحويل الأنغيوتينسين ACE يقوم بتحويل مادة البريديكينين bradykinin إلى شكلها غير النشط.
بعد أن فهمنا نظام الرينين-أنغيوتينسين لا بد أن فكرة الدواء قد اتضحت خاصة أننا ذكرنا في البداية أن من أهداف أدوية علاج الفشل القلبي إزالة الأعراض التي منها الاحتقان والاستسقاء وبما أن سبب الاستسقاء هو الألدوستيرون الناتج عن أنغيوتينسين 2 فتثبيط تكون هذا الناتج يساعد في منع الاستسقاء ويتم هذا التثبيط فتقليل مفعول الإنزيم المحفز للعملية وهو ACE وبالتالي تكون ACE inhibitors أدوية للفشل القلبي. و اختصارا اعلم أن مفعول ACE inhibitor : 1- انخفاض في المقاومية الوعائية الطرفية PVR 2- منع إفراز الألدوستيرون (منع الاستسقاء). 3- تقليل النغمة السمبثاوية (لماذا؟).
- ومن أفراد عائلة ACE inhibitors : Captopril, Enalopril, Lisonopril
- الأعراض الجانبية الرئيسية : 1- انخفاض الضغط 2- خلل في وظيفة الكلى. 3- ارتفاع بوتاسيوم الدم. 4- سعال في 10% من المرضى (قد يكون شديدا لدرجة منع المريض من الاستمرار في أخذ الدواء).
- التفاعلات interactions : من التفاعلات المهمة تفاعل ACEI مع NSAID، حيث يؤدي إعطاؤهما معا للمريض إلى إيقاف توسيع الأوعية الدموية في الشرايين الكولية الصغيرة المصدرة vasodilation of efferent renal arterioles. - للـ ACEI أثر في تقليل احتمالية وفاة المريض.
3- النيترات + هايدرالازاين hydralazine + nitrates :
- أولا : النيترات : - ميكانيكية العمل والتأثير : تعتبر النيترات ذات فائدة عندما يكون كل من الحمل اللاحق والسابق مرتفعين في الفشل القلبي غير المزمن، وتعمل النيترات على : 1- توسع الأوعية الدموية في العضلات اللطيفة الوريدية والشريانية. 2- يعتقد أنها تؤدي إلى ارتخاء وعائي حيث تشجع نشاط cGMP تقوم النيترات بتخفيض الحمل اللاحق وإذا أعطيت بجرعات كبيرة فإن لها تأثيرا على الحمل اللاحق أيضا. - أنواع النيترات : هي نفس الأنواع التي ذكرناها في المحاضرة السابقة وللتذكير نكررها : 1- nitroglycerin (glyceryl trinitrate) 2- isosobide mononitrate 3- isosobide dinitrate - طرق تقديمها : 1- عن طريق الوريد. 2- عن طريق الفم. 3- تحت اللسان. 4- عن طريق الجلد. - من الأعراض الجانبية : انخفاض ضغط الدم والصداع
- ثانيا : الهايدرالازاين : ليس لهذا الدوء أثر إذا أعطي وحده فلا بد أن يعطى مترافقا مع النيترات وقد أثبتت البحوث أن لهذين الدواءين معا تأثيرا في تقليل معدل الوفيات، تعمل الهايدرالازاينات بشكل مباشر على إرخاء العضلات اللطيفة في الأوعية الدمية المقاومة الواقعة قبل الشعيرات الدموية precapillary resistance vessels - من الأعراض الجانبية : 1- ارتفاع في خفقان القلب مما يزيد من استهلاك الأكسجين 2- متلازمة مشابهة لمرض الذئبة lupus-like synrdome
4- ضادات بيتا : لضادات بيتا تأثير متناقض ظاهرا على الفشل القلبي، فقد سبق أن شرحنا بأن : - مستقبلات بيتا 1 : مسؤولة عن رفع معدل وقوة انقباض القلب. - مستقبلات بيتا 2 : مسؤولة عن ارتخاء العضلات اللطيفة. يزداد عدد مستقبلات بيتا 1 لدى المرضى الذين يعانون من الفشل القلبي لفترة طويلة مما يزيد من النغمة السمبثاوية بشكل دائم (مزمن)، وبالتالي فإن ضادات بيتا تضاد هذه النغمة من خلال إغلاق المستقبلات. اشرح downregulation و اعلم أن من أفراد ضادات بيتا metoprolol و bisoprolol و carveldiol وقد أثبت كل منهم أن له دورا في خفض احتمالية الوفاة لدى مرضى القلب. عند العلاج بضادات بيتا يتم إعطاء جرعة صغيرة للمريض ثم يتم زيادة الجرعة بالمعايرة.
5- الإينوتروبات : و تستخدم في العلاج قصير الأمد، وتبتني ميكانيكية عملها على أمر من أمرين هما : 1- تثبيط إنزيم phosphodiestrase : مما يؤدي إلى زيادة إنتاج القلب cardiac output ومن الأدوية التي تعمل بهذه الميكانيكية milrinone. 2- مفعل لمستقبلات بيتا 1 : ومن العوامل التي تعمل طبقا لهذه الميكانيكية dopamine و dobutamine.
- الديجوكسين digoxin : من الأدوية الإينوتروبية وللأسف لا يوجد دليل على أن لهذا الدواء تأثير سلبا أو إيجابا على احتمالية الوفاة، ولهذا الدواء ثأثيران أساسيان : 1- تأثير إينوتروبي إيجابي : وقد تم شرح معنى ذلك في المحاضرة السابقة تفصيلا ونتيجة لهذا التأثير يقوم الديجوكسين بتحريك منحنى ستارلينك Frank-Starling curve إلى الأعلى يسارا، حيث أن هذا المنحنى يميل إلى الأسفل يمينا عند حصول فشل قلبي (لمزيد من المعلومات عن قانون ومنحنى فرانك-ستارلينك راجع كتب الفزلجة). 2- له تأثير على النشاط الكهربائي للقلب حيث يقلل معدل إطلاق النبضات العصبية من العقدة الجيبية الأذينية sinoatrial SA ويقلل توصيلها خلال العقدة الأذين-بطينية antrioventricular AV.
الأبحاث
في 19 فبراير 2026 أعلنت وزارة الصحة اليابانية يوم اخميس أن لجنة من المتخصصين قد أقرت علاج شركة سوميتومو فارما Sumitomo Pharma (4506.T) المشتق من الخلايا الجذعية المستحثة عديدة القدرات لعلاج مرض پاركنسن، مما يمهد الطريق لأول منتجات طبية في العالم تعتمد على هذه التقنية. تتمتع الخلايا الجذعية المستحثة عديدة القدرات بالقدرة على التحول إلى أنواع مختلفة من خلايا الجسم. وقد فاز العالم الياباني شنيا ياماناكا بجائزة نوبل في الطب 2012 لاكتشافه هذه الخلايا.[1]
كما اعتمدت اللجنة رقع الخلايا العضلية القلبية المشتقة من الخلايا الجذعية المستحثة من شركة كوريپس Cuorips (4894.T)، والتي تفتح أملاً جديداً لعلاج قصور القلب الحاد. وأفادت صحيفة ماينإيتشي شيمبون أنه من المتوقع أن تعتمد وزارة الصحة اليابانية هذين الدوائين في مارس 2026. بعد موافقة لجنة وزارة الصحة، يجب إعادة التحقق من سلامة الدوائين وفعاليتهما خلال سبع سنوات، وإذا كانت أنظمة التصنيع والمؤسسات الطبية جاهزة، يمكن للمرضى البدء في تلقي العلاجات بموجب التأمين الصحي العام في وقت مبكر من صيف 2026.
تُخلق الخلايا الجذعية المستحثة عديدة القدرات عن طريق إعادة برمجة الخلايا البالغة، ويمكن تحويلها إلى خلايا عصبية وعضلية وأنواع أخرى من الخلايا، مما قد يُعيد الوظائف المفقودة. ولطالما كانت اليابان في طليعة هذا البحث. ففي عام 2012 فاز العالم الياباني شنيا ياماناكا بجائزة نوبل في الطب 2012 لاكتشافه إمكانية إعادة ضبط الخلايا البالغة لتصبح عديدة القدرات. ومنذ ذلك الحين استثمرت الحكومة اليابانية ما يقارب 110 بليون ين، (حوالي 700 مليون دولار)، في هذا المجال. يُذكر أن أبحاث الخلايا الجذعية المستحثة عديدة القدرات جارية في اليابان لنحو 20 مرضاً.
تتكون الرقعة العلاجية من خلايا عضلية قلبية مخلقة معملياً، وتُستخدم لعلاج اعتلال عضلة القلب الإقفاري (Ischemic cardiomyopathy)، وهي حالة مرضية ينخفض فيها تدفق الدم نتيجة اعتلال عضلة القلب. وقد طُوِّرت هذه الرقعة من قِبَل شركة كوريپس الناشئة التابعة لجامعة أوساكا.
انظر أيضاً
- Cardiogenic shock
- Heart transplant
- Dor procedure
- ACE inhibitor
- Isosorbide dinitrate/hydralazine
- Killip class
- Ventricular remodeling
- Fluid overload
- Framingham criteria
- Congestive hepatopathy - a complication of chronic right heart failure.
الهامش
- ^ "Japanese government panel endorses Sumitomo Pharma's iPS-derived treatment for Parkinson's". رويترز. 2026-02-19. Retrieved 2026-02-23.
مراجع
| بوابة طب تصـفح مقـالات المـعـرفـة المهـتـمة بالطب. |
وصلات خارجية
- American Heart Association's Heart Failure web site - information and resources for treating and living with heart failure.
- Heart Failure Matters – patient information website of the Heart Failure Association of the European Society of Cardiology
- www.heartfailure-europe.com – patient information website of SHAPE (Study Group on Heart failure Awareness and Perception in Europe)
- the Healthcare Accreditation Colloquium's web site - The Four Domains of Heart Failure and Accreditation of Heart Failure Institutes.
