متلازمة كاودن
| متلازمة كاودن | |
|---|---|
| الأسماء الأخرى | مرض كاودن، متلازمة الورم العضلي المتعدد |
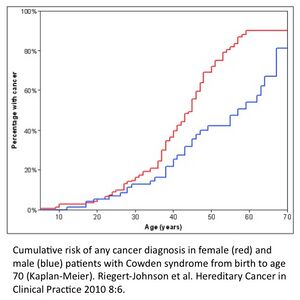 | |
| Cumulative risk for the development of cancer in males and females with Cowden syndrome from birth to age 70. | |
| التخصص | علم الأمراض، الأمراض الجلدية، أمراض الجهاز الهضمي، أمراض الأعصاب |
| التردد | 1 من بين 200.000 شخص |
متلازمة كاودن (إنگليزية: Cowden syndrome، تُعرف أيضاً باسم مرض كاودن إنگليزية: Cowden's disease ومتلازمة الورم العابيالمتعدد (إنگليزية: multiple hamartoma syndrome)، هي حالة وراثية صبغية سائدة تتميز بنمو زائد حميد يسمى الورم العابي بالإضافة إلى زيادة خطر الإصابة بسرطان الثدي والغدة الدرقية والرحم وغيرها من السرطانات مدى الحياة..[1] غالبًا ما يتم تشخيصه بشكل ناقص بسبب الاختلاف في عرض المرض ، لكن 99 ٪ من المرضى يبلغون عن أعراض جلدية مخاطية في سن 20-29.[2] على الرغم من أن البعض يعتبرها حالة جلدية في المقام الأول ، فإن متلازمة كاودن هي اضطراب متعدد الأنظمة تشمل أيضًا اضطرابات النمو العصبي مثل تضخم الرأس.[3]
يبلغ معدل الإصابة بمرض كاودن حوالي 1 في 200000 ، مما يجعله نادرًا جدًا.[4] علاوة على ذلك ، يعد الفحص المبكر والمستمر ضروريًا في معالجة هذا الاضطراب لمنع الأورام الخبيثة.[4] ترتبط بالطفرات في PTEN على 10q23.3 ، وهو جين مثبط للورم يُعرف أيضًا باسم متماثل الفوسفاتيز والتنسن ، مما يؤدي إلى خلل في تنظيم مسار mTOR مما يؤدي إلى أخطاء في تكاثر الخلايا ودورة الخلايا وموت الخلايا المبرمج..[5] السرطانات الخبيثة الأكثر شيوعًا المرتبطة بالمتلازمة هي سرطان الثدي الغدي (20٪) ، يليه سرطان الغدة الدرقية (7٪) ، وسرطان الخلايا الحرشفية للجلد (4٪) ، والباقي من القولون أو الرحم أو آخرون (1٪)..[6]
الأعراض والعلامات
نظرًا لأن داء كاودن هو اضطراب متعدد الأجهزة ، يتم تقسيم المظاهر الجسدية حسب نظام الأعضاء:
الجلد
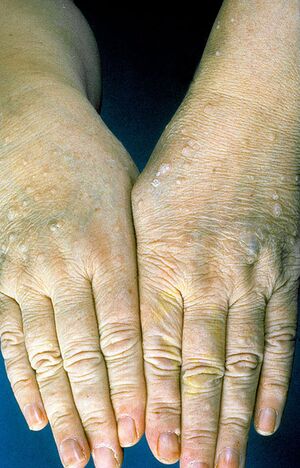
يصاب المرضى المراهقون المصابون بمتلازمة كاودن بآفات مميزة تسمى داء المشعرات ، والتي تظهر عادةً على الوجه ، وحطاطات ثؤلولية حول الفم والأذنين.[7] الأورام الحليمية الفموية شائعة أيضًا..[7] علاوة على ذلك ، يوجد أيضًا تقرن راحي لامع مع رصع مركزية.[7] عند الولادة أو في مرحلة الطفولة ، تشمل السمات الكلاسيكية لداء كاودن الآفات التناسلية المصطبغة ، والأورام الشحمية ، وحمات بشروية ، وبقع القهوة باللبن .[7] قد يحدث أيضًا سرطان الخلايا الحرشفية في الجلد.[6]
الغدة الدرقية
يعاني ثلثي المرضى من اضطرابات الغدة الدرقية ، وتشمل هذه عادةً أورامًا غدية جرابية حميدة أو تضخم الغدة الدرقية متعدد العقيدات في الغدة الدرقية.[8] بالإضافة إلى ذلك ، فإن مرضى كاودن أكثر عرضة للإصابة بسرطان الغدة الدرقية من عامة الناس.[9] تشير التقديرات إلى أن أقل من 10 في المائة من الأفراد المصابين بمتلازمة كاودن قد يصابون بسرطان الغدة الدرقية الجريبي.[8] كما تم الإبلاغ عن حالات سرطان الغدة الدرقية الحليمي..[3]
الجهاز البولي التناسلي للأنثى والذكور
لدى الإناث مخاطر عالية للإصابة بسرطان بطانة الرحم ، وهي أعلى نسبة لمن تقل أعمارهم عن 50 عامًا.[3] في الوقت الحالي ، ليس من الواضح ما إذا كان الورم العضلي الأملس الرحمي (الأورام الليفية) أو التشوهات الخلقية في الجهاز البولي تحدث بمعدل متزايد في مرضى متلازمة كاودن مقارنةً بعامة السكان.[3] إن حدوث الأورام الشحمية المتعددة في الخصية ، أو ورام شحمي في الخصية ، هو اكتشاف مميز في المرضى الذكور الذين يعانون من متلازمة كاودن.[3]
الجهاز الهضمي
السلائل شائعة للغاية حيث توجد في حوالي 95٪ من مرضى متلازمة كاودن الذين يخضعون لتنظير القولون.[3] وهي عديدة تتراوح من بضع إلى مئات ، وعادة ما تكون من النوع الفرعي الورمي العابي، وتنتشر عبر القولون وكذلك مناطق أخرى داخل الجهاز الهضمي.[3][10] تشمل الأنواع الأخرى من الأورام الحميدة التي قد يتم مواجهتها بشكل أقل تكرارًا الأورام الحميدة العقدية ، والأورام الغدية ، والأورام اللمفاوية.[10] شواك المريء الجليكوجيني المنتشر هو مظهر معدي معوي آخر مرتبط بمتلازمة كاودن..[3]
الثدي
تتعرض الإناث لخطر متزايد للإصابة بسرطان الثدي ، وهو أكثر الأورام الخبيثة شيوعًا في مرضى كاودن .[3] على الرغم من الإبلاغ عن بعض الحالات ، لا توجد أدلة كافية تشير إلى وجود ارتباط بين متلازمة كاودن وتطور سرطان الثدي لدى الذكور.[3] أظهر ما يصل إلى 75٪ حالات حميدة في الثدي مثل الورم الحليمي داخل القناة والأورام الغدية الليفية والتغيرات الكيسية الليفية ..[3] ومع ذلك ، لا توجد حاليًا أدلة كافية لتحديد ما إذا كان مرض الثدي الحميد يحدث بشكل متكرر لدى مرضى كاودن مقارنة بالأفراد غير المصابين بمتلازمة السرطان الوراثية..[3]
الجهاز العصبي المركزي
لوحظ وجود تضخم في الرأس في 84٪ من مرضى متلازمة كاودن.[11] يحدث عادةً بسبب تضخم الدماغ بشكل غير طبيعي ، أو تضخم الغدة الدرقية .[12] قد يظهر على المرضى أيضًا داء تطاول الرأس.[12] كما تم الإبلاغ عن درجات متفاوتة من اضطراب طيف التوحد والعجز الذهني.[11] مرض ليرميت-دوكلوس هو ورم مخيخي حميد لا يظهر عادة حتى سن البلوغ في المرضى الذين يعانون من متلازمة كاودن.[13]
علم الوراثة
تُورث متلازمة كاودن بطريقة وراثية صبغية سائدة..[14] تم العثور على طفرات السلالة الجرثومية في PTEN (متماثل الفوسفاتيز والتينسين) ، وهو جين مثبط للورم ، في ما يصل إلى 80 ٪ من مرضى كاودن.[10] ارتبطت العديد من متلازمات السرطان الوراثية الأخرى ، مثل متلازمة بانيان- رايلي- روفالكابا ، بطفرات في جين PTEN أيضًا.[15] ينظم PTEN سلبًا مسار مستقبلات التيروزين كيناز السيتوبلازمي ، وهو المسؤول عن نمو الخلايا وبقائها ، ويعمل أيضًا على إصلاح الأخطاء في الحمض النووي [14][10] وبالتالي ، في حالة عدم وجود هذا البروتين ، تزداد احتمالية نمو الخلايا السرطانية والبقاء على قيد الحياة والتكاثر.[10]
في الآونة الأخيرة ، تم اكتشاف أن طفرات السلالة الجرثومية متغايرة الزيجوت في SEC23B ، أحد مكونات حويصلات معقد بروتين الغلاف II المفرزة من الشبكة الإندوبلازمية ، مرتبطة بمتلازمة كاودن.[16] تم اقتراح تفاعل محتمل بين PTEN و SEC23B مؤخرًا ، نظرًا للأدلة الناشئة على أن لكل منهما دور في التكوين الحيوي للريبوسوم ، ولكن لم يتم تحديد ذلك بشكل قاطع.[17]
التشخيص
تعتمد المعايير السريرية المنقحة لتشخيص متلازمة كاودن للفرد على أي مما يلي: 1.) يتم استيفاء 3 معايير رئيسية أو أكثر والتي يجب أن تشمل كبر الرأس ، أو ليرميت-ديكلوس ، أو الورم العابي المعدي المعوي 2). ثلاثة معايير ثانوية..[3] المعايير الرئيسية والثانوية مذكورة أدناه::
| المعايير الرئيسية |
| سرطان الثدي |
| سرطان بطانة الرحم (طلائي) |
| سرطان الغدة الدرقية (جرابي) |
| الأورام العابية المعدية المعوية (بما في ذلك الأورام العصبية العقدية ، ولكن باستثناء الأورام الحميدة المفرطة التنسج ؛ ≥3) |
| داء ليرميت-دوكلوس (للبالغين) |
| ضخامة الرأس (≥97 النسبة المئوية: 58 سم للإناث ، 60 سم للذكور) |
| تصبغ بقعي لحشفة القضيب |
| الآفات الجلدية المخاطية المتعددة (أي مما يلي): |
| أورام داء المشعرات المتعددة (≥3 ، خزعة واحدة على الأقل مثبتة) |
| التقرن الطرفي (≥3 حفر متقرنة راحية أخمصية و / أو حطاطات مفرطة التقرن) |
| الأورام العصبية الجلدية المخاطية (3) |
| الأورام الحليمية الفموية (خاصة على اللسان واللثة) ، متعددة (≥3) أو خزعة مثبتة أو تم تشخيصها بواسطة طبيب الأمراض الجلدية |
| معايير ثانوية |
| اضطراب طيف التوحد |
| سرطان القولون |
| شواك الجليكوجين المريئي (≥ 3) |
| الأورام الشحمية (≥ 3) |
| التخلف العقلي (أي معدل الذكاء≥ 75) |
| سرطان الخلايا الكلوية |
| ورام شحمي في الخصية |
| سرطان الغدة الدرقية (نوع حليمي أو جرابي من الورم الحليمي) |
| الآفات الهيكلية للغدة الدرقية (على سبيل المثال ، الورم الحميد ، تضخم الغدة الدرقية متعدد العقيدات) |
| تشوهات الأوعية الدموية (بما في ذلك التشوهات الوريدية النمائية المتعددة داخل الجمجمة) |
الفحص
تركز معالجة متلازمة كاودن على الاكتشاف المبكر والوقاية من أنواع السرطان المعروف أنها تحدث كجزء من هذه المتلازمة..[1] تم نشر إرشادات فحص محددة لمرضى متلازمة كاودن من قبل الشبكة الوطنية الشاملة للسرطان (NCCN). ).[11] تركز المراقبة على الكشف المبكر عن سرطان الثدي وبطانة الرحم والغدة الدرقية والقولون والمستقيم والكلى والجلد.[11] انظر أدناه للحصول على قائمة كاملة بالتوصيات من NCCN::
| نساء | رجال ونساء |
|---|---|
| الوعي بالثدي ابتداء من سن 18 سنة | الفحص البدني الشامل السنوي الذي يبدأ في سن 18 عامًا أو 5 سنوات قبل أصغر سن لتشخيص أحد مكونات السرطان في الأسرة (أيهما يأتي أولاً) ، مع إيلاء اهتمام خاص لفحص الثدي والغدة الدرقية |
| الفحص السريري للثدي ، كل 6-12 شهرًا ، بدءًا من سن 25 عامًا أو 5-10 سنوات قبل أول سرطان ثدي معروف في الأسرة | تبدأ الغدة الدرقية السنوية في سن 18 عامًا أو 5-10 سنوات قبل ظهور أقرب سرطان درقي معروف في الأسرة ، أيهما أسبق |
| التصوير الشعاعي للثدي والتصوير بالرنين المغناطيسي للثدي يبدأ من سن 30 إلى 35 عامًا أو فرديًا بناءً على أقدم عمر للظهور في الأسرة | تنظير القولون ، بدءًا من سن 35 عامًا ، ثم كل 5 سنوات أو أكثر إذا كان المريض مصابًا بأعراض أو تم العثور على الاورام الحميدة |
| لفحص سرطان بطانة الرحم ، شجع تثقيف المريض والاستجابة السريعة للأعراض والمشاركة في تجربة سريرية لتحديد فعالية أو ضرورة طرق الفحص | ضع في اعتبارك فحص الكلى بالموجات فوق الصوتية بدءًا من سن 40 عامًا ، ثم كل 1-2 سنة |
| مناقشة استئصال الثدي والرحم للحد من المخاطر والاستشارة بشأن درجة الحماية ومدى مخاطر الإصابة بالسرطان وخيارات إعادة البناء | يمكن الإشارة إلى معالجة الأمراض الجلدية لبعض المرضى |
| معالجة الجوانب النفسية والاجتماعية والجوانب المتعلقة بجودة الحياة أثناء الخضوع لعملية استئصال الثدي و / أو استئصال الرحم للحد من المخاطر | ضع في اعتبارك التقييم النفسي الحركي عند الأطفال عند التشخيص والتصوير بالرنين المغناطيسي للدماغ إذا كانت هناك أعراض |
| التثقيف بشأن علامات وأعراض السرطان |
العلاج
عادة ما يتم علاج الأورام الخبيثة التي تحدث في متلازمة كاودن بنفس الطريقة التي يتم علاجها بشكل متقطع في المرضى غير المصابين بمتلازمة السرطان الوراثية.[12] هناك استثناءان بارزان هما سرطان الثدي والغدة الدرقية..[12] في مرضى متلازمة كاودن الذين تم تشخيصهم لأول مرة بسرطان الثدي ، ينبغي النظر في العلاج باستئصال الثدي للثدي المصاب وكذلك استئصال الثدي الوقائي للثدي المقابل غير المصاب.[1] في حالة الإصابة بسرطان الغدة الدرقية أو الورم الحميد الجريبي ، يوصى بإجراء استئصال كامل للغدة الدرقية حتى في الحالات التي يظهر فيها إصابة فص واحد فقط من الغدة الدرقية.[12] هذا بسبب الاحتمالية العالية لتكرار الإصابة وكذلك صعوبة التمييز بين النمو الحميد والخبيث مع استئصال الغدة الدرقية وحده.[12]
عادة لا يتم علاج الآفات الجلدية المخاطية الحميدة التي لوحظت في متلازمة كاودن ما لم تصبح أعراضًا أو مشوهة.[12] في حالة حدوث ذلك ، يمكن استخدام العديد من خيارات العلاج ، بما في ذلك العوامل الموضعية والجراحة البردية والكشط والاستئصال بالليزر والاستئصال[12]
انظر أيضاً
المصادر
- ^ أ ب ت Mester J, Eng C (January 2015). "Cowden syndrome: recognizing and managing a not-so-rare hereditary cancer syndrome". Journal of Surgical Oncology. 111 (1): 125–30. doi:10.1002/jso.23735. PMID 25132236. S2CID 33056798.
- ^ Gosein MA, Narinesingh D, Nixon CA, Goli SR, Maharaj P, Sinanan A (August 2016). "Multi-organ benign and malignant tumors: recognizing Cowden syndrome: a case report and review of the literature". BMC Research Notes. 9: 388. doi:10.1186/s13104-016-2195-z. PMC 4973052. PMID 27488391.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص Pilarski R, Burt R, Kohlman W, Pho L, Shannon KM, Swisher E (November 2013). "Cowden syndrome and the PTEN hamartoma tumor syndrome: systematic review and revised diagnostic criteria". Journal of the National Cancer Institute. 105 (21): 1607–16. doi:10.1093/jnci/djt277. PMID 24136893.
- ^ أ ب Habif TP (2016). Clinical dermatology : a color guide to diagnosis and therapy (Sixth ed.). [St. Louis, Mo.] ISBN 978-0-323-26183-8. OCLC 911266496.
{{cite book}}: CS1 maint: location missing publisher (link) - ^ Porto AC, Roider E, Ruzicka T (2013). "Cowden Syndrome: report of a case and brief review of literature". Anais Brasileiros de Dermatologia. 88 (6 Suppl 1): 52–5. doi:10.1590/abd1806-4841.20132578. PMC 3876002. PMID 24346879.
- ^ أ ب Callen JP. Dermatological signs of systemic disease (Fifth ed.). Edinburgh. ISBN 978-0-323-35829-3. OCLC 947111367.
- ^ أ ب ت ث Bolognia J, Schaffer JV, Duncan KO, Ko CJ (2014). Dermatology essentials. Oxford. ISBN 9781455708413. OCLC 877821912.
{{cite book}}: CS1 maint: location missing publisher (link) - ^ أ ب Kasper D, Fauci AS, Hauser SL, Longo DL, Jameson JL, Loscalzo J (2015-04-08). Harrison's Principles of Internal Medicine 19/E (Vol.1 & Vol.2) (19th ed.). McGraw Hill. p. 2344. ISBN 978-0-07-180215-4.
- ^ Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, Abeloff MD. Abeloff's clinical oncology (Fifth ed.). Philadelphia, PA. ISBN 9781455728657. OCLC 857585932.
- ^ أ ب ت ث ج Ma, Huiying; Brosens, Lodewijk A. A.; Offerhaus, G. Johan A.; Giardiello, Francis M.; de Leng, Wendy W. J.; Montgomery, Elizabeth A. (January 2018). "Pathology and genetics of hereditary colorectal cancer". Pathology. 50 (1): 49–59. doi:10.1016/j.pathol.2017.09.004. ISSN 1465-3931. PMID 29169633.
- ^ أ ب ت ث ج Jelsig AM, Qvist N, Brusgaard K, Nielsen CB, Hansen TP, Ousager LB (July 2014). "Hamartomatous polyposis syndromes: a review". Orphanet Journal of Rare Diseases. 9: 101. doi:10.1186/1750-1172-9-101. PMC 4112971. PMID 25022750.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ^ أ ب ت ث ج ح خ د Gustafson S, Zbuk KM, Scacheri C, Eng C (October 2007). "Cowden syndrome". Seminars in Oncology. 34 (5): 428–34. doi:10.1053/j.seminoncol.2007.07.009. PMID 17920899.
- ^ Pilarski R (February 2009). "Cowden syndrome: a critical review of the clinical literature". Journal of Genetic Counseling. 18 (1): 13–27. doi:10.1007/s10897-008-9187-7. PMID 18972196. S2CID 5671218.
- ^ أ ب Kumar V, Abbas AK, Aster JC, Perkins JA (2014). Robbins and Cotran pathologic basis of disease (Ninth ed.). Philadelphia, PA. ISBN 9781455726134. OCLC 879416939.
{{cite book}}: CS1 maint: location missing publisher (link) - ^ Turnpenny, Peter D.; Ellard, Sian (2012). Emery's elements of medical genetics (14th ed.). Philadelphia, PA: Elsevier/Churchill Livingstone. ISBN 9780702040436. OCLC 759158627.
- ^ Yehia, Lamis; Niazi, Farshad; Ni, Ying; Ngeow, Joanne; Sankunny, Madhav; Liu, Zhigang; Wei, Wei; Mester, Jessica; Keri, Ruth; Zhang, Bin; Eng, Charis (5 November 2015). "Germline Heterozygous Variants in SEC23B Are Associated with Cowden Syndrome and Enriched in Apparently Sporadic Thyroid Cancer". Am J Hum Genet. 97 (5): 661–676. doi:10.1016/j.ajhg.2015.10.001. PMC 4667132. PMID 26522472.
- ^ Yehia, Lamis; Jindal, Supriya; Komar, Anton; Eng, Charis (15 September 2018). "Non-canonical role of cancer-associated mutant SEC23B in the ribosome biogenesis pathway". Hum Mol Genet. 27 (18): 3154–3164. doi:10.1093/hmg/ddy226. PMC 6121187. PMID 29893852.
قراءات إضافية
- de Jong MM, Nolte IM, te Meerman GJ, van der Graaf WT, Oosterwijk JC, Kleibeuker JH, Schaapveld M, de Vries EG (April 2002). "Genes other than BRCA1 and BRCA2 involved in breast cancer susceptibility". Journal of Medical Genetics. 39 (4): 225–42. doi:10.1136/jmg.39.4.225. PMC 1735082. PMID 11950848.
- Eng C (November 2000). "Will the real Cowden syndrome please stand up: revised diagnostic criteria". Journal of Medical Genetics. 37 (11): 828–30. doi:10.1136/jmg.37.11.828. PMC 1734465. PMID 11073535.
- Kelly P (October 2003). "Hereditary breast cancer considering Cowden syndrome: a case study". Cancer Nursing. 26 (5): 370–5. doi:10.1097/00002820-200310000-00005. PMID 14710798. S2CID 8896768.
- Pilarski R, Eng C (May 2004). "Will the real Cowden syndrome please stand up (again)? Expanding mutational and clinical spectra of the PTEN hamartoma tumour syndrome". Journal of Medical Genetics. 41 (5): 323–6. doi:10.1136/jmg.2004.018036. PMC 1735782. PMID 15121767.
- Waite KA, Eng C (April 2002). "Protean PTEN: form and function". American Journal of Human Genetics. 70 (4): 829–44. doi:10.1086/340026. PMC 379112. PMID 11875759.
- Zhou XP, Waite KA, Pilarski R, Hampel H, Fernandez MJ, Bos C, Dasouki M, Feldman GL, Greenberg LA, Ivanovich J, Matloff E, Patterson A, Pierpont ME, Russo D, Nassif NT, Eng C (August 2003). "Germline PTEN promoter mutations and deletions in Cowden/Bannayan-Riley-Ruvalcaba syndrome result in aberrant PTEN protein and dysregulation of the phosphoinositol-3-kinase/Akt pathway". American Journal of Human Genetics. 73 (2): 404–11. doi:10.1086/377109. PMC 1180378. PMID 12844284.
وصلات خارجية
| Classification |
|
|---|---|
| External resources |
- CS1 maint: unflagged free DOI
- CS1 maint: location missing publisher
- الصفحات بخصائص غير محلولة
- Short description is different from Wikidata
- Articles containing إنگليزية-language text
- Pages using Lang-xx templates
- Articles with hatnote templates targeting a nonexistent page
- اضطرابات خلقية
- Deficiencies of intracellular signaling peptides and proteins
- سرطانات وراثية
- متلازمات نادرة
- Epidermal nevi, neoplasms, and cysts
- متلازمات تؤثر على الثدي
- Syndromes affecting the gastrointestinal tract