الحمى الصفراء
| Yellow fever | |
|---|---|
 | |
| Yellow fever virus | |
| التبويب والمصادر الخارجية | |
| ICD-10 | A95. |
| ICD-9-CM | 060 |
| DiseasesDB | 14203 |
| MedlinePlus | 001365 |
| eMedicine | med/2432 emerg/645 |
| MeSH | D015004 |
الحمّى الصفراء هي مرض فيروسي ينتقل بواسطة بعوض معين يدمر الفيروس الكثير من أنسجة الجسم وخاصة الكبد والكليتين ثم تنخفض كمية البول كما لا يؤدي الكبد وظائفه كما ينبغي وتتجمع أصباغ الصفراء في الجلد وكل ذلك نتيجة لضرر هذا الميكروب وتجعل هذه الأصباغ لون الجلد يميل إلى الاصفرار ومن هناء جاء اسم المرض. تصنف مع الأمراض المدارية المهملة.
نشأة المرض

تحدث الحُمى الصفراء نتيجة حمل البعوضة المسماة ايدس ايجبتي (Aedes aegypti) في معظم الحالات ميكروب الحُمى الصفراء من شخص لآخر وعندما تلدغ البعوض شخصا أو حيوانا مصابا يدخل الميكروب إلى الجسم حيث ينمو بسرعة وتستطيع لدغة البعوضة بعد مرور فترة تتراوح بين تسعة واثني عشر يوما إحداث الحُمى الصفراء كما تستطيع البعوضة التي أصبحت حاملة للعدوى بالفيروس أو الميكروب نقل المرض فيما تبقى من حياتها.
أشكال الحمى الصفراء
تحدث الحمى الصفراء بشكلين وبائيين، هما:
- الحمى الصفراء المدنية: التي تنتقل من إنسان لآخر عبر بعوضة الزاعجة المصرية.
- الحمى الصفراء في الأدغال: التي تعمل فيها عدة أنواع من البعوض كمخازن للڤيروس ونواقل للمرض حيث تقوم أنثى البعوض المخموجة بنقل الڤيروس لذريتها كما تنقل الڤيروس للقرود التي تعيش في الغابات.
الأعراض
تبدأ المرحلة الأولى للحُمى الصفراء عقب إصابة الشخص بلدغة البعوضة بفترة تتراوح بين ثلاثة وستة أيام ويشعر المريض بالحُمى والصداع والدوار (الدوخة) والإمساك وألم مستمر وثابت بالعضلات ولا يتقدم المرض لدى كثير من الناس إلى أبعد من ذلك وتتراجع الحُمى لدى الآخرين ليوم أو يومين ثم ترتفع بطريقة حادة ثم يتغير لون الجلد إلى الاصفرار وتنزف لثة المريض وكذا جدار المعدة ويشفى الكثير من المرضى في هذه المرحلة ويصاب البعض بالهذيان والغيبوبة ويتبع الغيبوبة الموت في معظم الأحوال ويتعرض مرضى الحُمى الصفراء للموت بنسبة 2 إلى 5 من جميع الحالات على الرغم من أن الرقم قد يرتفع أو ينخفض أثناء الوباء ويحقق المرضى الذين يبرأون من هذا المرض مناعة طويلة ضده.
الوبائيات
تقدر منظمة الصحة العالمية حدوث 200 ألف حالة سنوياً، معظمها في المناطق تحت الصحراوية في إفريقيا. وتسجل في نيجيريا حالياً أعلى نسبة من الحالات (20 ألف حالة و 4000 حالة وفاة بين عامي 1993-1984). ويقدر أن مليون نيجيري أصيب بالخمج خلال العقد الماضي. من الشائع في الحمى الصفراء حدوث الإنتان الخفي أو الخفيف. وتشمل الأعراض في الشكل المتكامل من الحمى الصفراء، الحمى والصداع والآلام العضلية والغثيان والإقياء واحتقان الملتحمة وقد تحدث فترة هوادة قصيرة يتبعها حدوث اليرقان والألم الشرسوفي والجفاف والنزف (الإقياءات الدموية) وعلامات القصور الكلوي وهبوط التوتر والاختلاجات والسبات ويحدث الموت بين اليوم 7-10 عادة. تصل نسبة الوفيات إلى 50%، والمرضى الذين ينجون قد يموتون لاحقاً بسبب القصور الكلوي أو أذية العضلة القلبية.
الانتشار
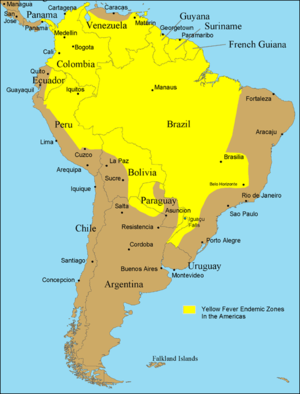
في عام 1932 انتشر في لبرازيل وباء الحمى الصفراء و كان يختلف عن معظم الأويئة التي شوهدت من قبل و انتشرت الحُمى الصفراء على نطاق واسع فيما مضى في كل مكان من وسط أمريكا وأجزاء من جنوب أمريكا وإفريقيا وبعض الجزر الاستوائية ويستمر حدوث تفشي المرض بطريقة عرضية في مناطق الغابات وخاصة في أمريكا الجنوبية و في عام 1940 وجد فريق من الباحثيين في كولومبيا أن أحد أنواع الحمى الصفراء إنتقل إلى الإنسان عن طريق البعوضة المسماة هيموجوجاس سيجازيني من قرود الغابة التي كان ينتشر بينها هذا المرض و بعد ذلك وجد أن الكثير من القرود في إفريقيا تحمل جرثومة الحمى الصفراء فعندما تتسلق القرود الأشجار يلدغها البعوض الذي يلدغ الإنسان فيما بعد و هكذا تنتقل العدوى و أصبحت النظرة لمرض الحمى الصفراء لا على أساس أنه مرض للبشر و لكن على أساس أنه مرض للقرود يتم إنتقاله من قرد لآخر على قمم الأشجار بوساطة البعوض.
وعلى أية حال فقد أمكن السيطرة على الحُمى الصفراء في معظم المناطق المدنية ومن الممكن الوقاية من المرض بلقاح قام بتطويره في عام 1937م ماكس ثيلر الطبيب الباحث من جنوب إفريقيا.
لقاح الحمى الصفراء
لقاح الحمى الصفراء (بالإنگليزية: Yellow Fever vaccine) هو لقاح ڤيروسي حي مضعف محضر من سلالة ڤيروس الحمى الصفراء 17D المزروعة في جنين الدجاج. يعطى اللقاح تحت الجلد بجرعة 0.5 مل (نفس الجرعة للأطفال والبالغين).
خصائص اللقاح وفاعليته
هو لقاح ڤيروسي حي مضعف محضر من سلالة ڤيروس الحمى الصفراء 17D المزروعة في جنين الدجاج. يعطى اللقاح تحت الجلد بجرعة 0.5 مل (نفس الجرعة للأطفال والبالغين).
تبدأ المناعة بعد 7-10 أيام من إعطاء اللقاح. ويحدث التأثير الواقي عند أكثر من 90% من الأشخاص الملقحين، وقد أشارت بعض الدراسات إلى أن الاستجابة الضدية العظمى للقاح الحمی الصفراء تحدث في كل الحالات تقريباً خلال 28 يوماً من التلقيح.
تستمر المناعة الناجمة عن اللقاح على الأرجح لمدة أكثر من 10 سنوات. وقد تستمر 30-35 عاماً أو مدى الحياة. وما زالت منظمة الصحة العالمية توصي بإعادة التلقيح كل 10 سنوات.
استطبابات اللقاح
1. التمنيع الفعال لكل الأشخاص بعمر 9 شهور فما فوق الذين يسافرون أو يعيشون في مناطق إفريقيا أو أمريكا الجنوبية التي يتوطن فيها خمج الحمى الصفراء أو المسافرين للأقطار التي يطلب فيها تلقيح الحمى الصفراء (شهادة التلقيح) كشرط للدخول.
2. يوصى بالتمنيع ضد الحمى الصفراء للرضع بعمر 6-9 شهور والنساء الحوامل إذا سافروا أثناء جائحة للحمى الصفراء مع عدم القدرة على تأجيل السفر.
3. يؤخذ بالاعتبار تمنيع الرضع 4-6 شهور في ظروف استثنائية فقط.
4. يجب عدم تمنيع الرضع دون 4 شهور بسبب زيادة نسبة حدوث التهاب الدماغ.
5 . يوصى بتلقيح العاملين في المخابر الذين يتعاملون مع ڤيروس الحمى الصفراء.
التاثيرات الجانبية
يحدث عند حوالي 5٪ من الملقحين صداع خفیف، حمى خفيفة، ألم عضلي، ألم مكان الحقن، وقد حدث التهاب الدماغ بشكل نادر عند الأطفال الصغار .
التحذيرات ومضادات الاستطباب
1. يجب عدم تلقيح الأطفال دون عمر 4 شهور بسبب خطر تطور التهاب الدماغ بعد التلقيح الذي يحدث عند 1 ٪ من الرضع دون عمر 3 شهور .
2. تجنب تلقيح الحوامل والرضع بعمر 4 شهور إلا في حالات خاصة.
3 . يحضر لقاح الحمى الصفراء على أجنة الدجاج لذلك يجب عدم إعطائه للأشخاص الذين لديهم قصة تحسس تأقي للبيض، أو لبروتين الدجاج، وفي الحالات التي تكون فيها قصة التحسس للبيض غير مؤكدة، يتم إجراء اختبار الحقن داخل الأدمة. فإن كان الاختبار إيجابياً فلا يعطي اللقاح.
يجرى الاختبار بحقن 0.02-0.03 مل من اللقاح داخل الأدمة، كما يحقن محلول كلوريد الصوديوم 0.9٪ في مكان آخر ( کشاهد ). يكون الاختبار إيجابياً إذا ظهر انتبار شروي مكان الحقن محاط بحمامي. ويجب توفر الأدوية الإسعافية والتجهيزات اللازمة للتعامل مباشرة مع أية حالة تأق محتملة.
4. لايعطي اللقاح عند الأشخاص مثبطي المناعي (اللوكيميا، اللمفوما، المعالجة الشعاعية، الأدوية الكابتة للمناعة).
5. خمج HIV.
إن اللقاحات المعطلة (عدا لقاح الكوليرا المعطل) يمكن إعطاؤها بنفس الوقت أو بأي فاصل زمني مع لقاح الحمى الصفراء. أما لقاح الكوليرا الخلالي المعطل فيجب أن يكون الفاصل بينه وبين لقاح الحمى الصفراء 3 أسابيع على الأقل لتجنب تداخل الاستجابة الضدية. وإذا لم يكن بالإمكان التأجيل فيمكن إعطاؤهما في نفس اليوم.
6. إن إعطاء لقاح التهاب الكبد B بنفس الوقت مع لقاح الحمى الصفراء قد ينقص الاستجابة المتوقعة للقاح الحمى الصفراء؛ لذلك يجب إعطاؤها بفاصل شهر إذا كان ذلك ممكناً.
7. لا يبدو أن إعطاء الغلوبولين المناعي ولقاح الحمى الصفراء بنفس الوقت أو خلال فترة فاصلة قصيرة يغير من الاستجابة المناعية؛ لأن الغلوبولين المناعي من غير المحتمل أن يحتوي أضداد لڤيروس الحمى الصفراء.
8. لا تتثبط الاستجابة المصلية للقاح الحمى الصفراء بإعطائه بشكل متزامن مع اللقاحات الحية الأخرى بما فيها لقاح الكوليرا الحي الفموي ولقاح الحمى التيفية الحي الفموي وإذا لم تعط اللقاحات الحية مع بعضها في نفس الوقت فيجب المباعدة بينها بفاصل لايقل عن 4 أسابيع.
9. يتم تأجيل إعطاء اللقاح في حالة المرض الحموي الشديد لتجنب تداخل تظاهرات المرض مع التأثيرات الجانبية المحتملة للقاح. أما الأمراض الخفيفة مثل الخمج التنفسي العلوي والإسهال الخفيف فيجب ألا تكون سبباً لتأجيل اللقاح.
خزن اللقاح وخصائصه
يتوفر اللقاح على شكل بودرة مجفدة Lyophilized وتتم إعادة تشكيله (حل اللقاح) قبل الاستخدام مباشرةً. ويجب التخلص من اللقاح إذا لم يستخدم خلال ساعة بعد إعادة تشكيله. يتم خزن اللقاح بدرجة حرارة 0-5 ° م، ويجب عدم تجميد سائل الحل.
لا يستخدم لإعادة تشكيل اللقاح إلا سائل الحل الخاص باللقاح (كلوريد الصوديوم) المخصص من قبل الشركة المصنعة. يحتوي اللقاح على السوربيتول والجيلاتين كمادتين مثبتتين ولا يحوي أية مواد حافظة (تؤدي المواد الحافظة إلى تعطيل فيروس اللقاح).
المصادر
- [1].
- ^ د. عماد محمد زوكار، د. أحمد محمد نوح: الرجع الشامل في اللقاحات، دار علوم القدس، الطبعة الأولى 2005




