التئام
عند الضرر الجسدي أو المرض الذي يعاني منه كائن حي، يتضمن الالتئام أو الشفاء إنگليزية: Healing إصلاح الأنسجة الحية و الأعضاء والنظام البيولوجي ككل واستئناف الأداء (الطبيعي). يشمل الطب العملية التي من خلالها تتجدد الخلايا في الجسم وإصلاحها لتقليل حجم المنطقة التالفة أو النخرية (المميتة) واستبدالها بنسيج حي جديد. يمكن أن يحدث الاستبدال بطريقتين: عن طريق التجديد حيث يتم استبدال الخلايا الميتة بخلايا جديدة تشكل نسيجاً "شبيهاً" كما كان في الأصل؛ أو عن طريق لإصلاح حيث يتم استبدال الأنسجة المصابة بنسيج ندبي. ستشفى معظم الأعضاء باستخدام مزيج من الآليتين.[citation needed]
في الجراحة، غالباً ما يشار إلى االالتئام/لشفاء على أنه التعافي، واعتُبر الشفاء بعد الجراحة تاريخياً أنه مجرد استعادة للوظيفة والاستعداد للعمل. في الآونة الأخيرة، وُصف بأنه عملية تتطلب طاقة لتقليل الأعراض الجسدية، والوصول إلى مستوى من الرفاهية العاطفية، واستعادة الوظائف، وإعادة توظيف الأنشطة[1]
يُشار إلى الالتئام أيضاً في سياق عملية التألم.[citation needed]
في الطب النفسي وعلم النفس، الالتئام هو العملية التي يتم من خلالها فصل العصاب والذهان إلى الدرجة التي يكون فيها المريض قادراً على أن يعيش حياة طبيعية أو مُرضية دون أن يطغى عليه عن طريق ظواهر نفسية. قد تتضمن هذه العملية العلاج النفسي أو الأدوية أو العلاج البديل مثل العلاج الروحاني التقليدي.[citation needed]
الإحياء
من أجل التئام الإصابة عن طريق التجديد/الإحياء، يجب أن يكون نوع الخلية التي تم تدميرها قادراً على التكاثر. تحتاج الخلايا أيضاً إلى إطار كولاجين لتنمو على طوله. إلى جانب معظم الخلايا هناك إما غشاء قاعدي أو شبكة كولاجينية مصنوعة من الخلايا الليفية والتي ستوجه نمو الخلايا. نظراً لأن نقص تروية الدم ومعظم السموم لا تدمر الكولاجين، فستستمر في الوجود حتى عندما تموت الخلايا المحيطة بها.[citation needed]
مثال
النخر الأنبوبي الحاد (ATN) في الكلى هو حالة تلتئم فيها الخلايا تماماً عن طريق التجدد. يحدث ATN عندما يتم تدمير الخلايا الظهارية التي تبطن الكلى إما بسبب نقص الأكسجين (كما هو الحال في صدمة نقص حجم الدم، عندما ينخفض تدفق الدم إلى الكلى بشكل كبير)، أو عن طريق السموم (مثل بعض المضادات الحيوية، المعادن الثقيلة أو رابع كلوريد الكربون).[citation needed]
على الرغم من أن العديد من هذه الخلايا الظهارية قد ماتت، إلا أن هناك نخراً غير مكتمل، مما يعني أن هناك بقعاً من الخلايا الظهارية لا تزال على قيد الحياة. بالإضافة إلى ذلك، يظل إطار الكولاجين للأنابيب سليماً بشكل تام.[citation needed]
يمكن للخلايا الظهارية الموجودة أن تتكاثر، وباستخدام الغشاء القاعدي كدليل، تعيد الكلى في النهاية إلى وضعها الطبيعي. بعد اكتمال التجديد، لا يمكن اكتشاف الضرر، حتى مجهرياً.[citation needed]
يجب أن يحدث الشفاء عن طريق الإصلاح في حالة إصابة الخلايا غير القادرة على التجدد (مثل الخلايا العصبية). أيضاً، يؤدي الضرر الذي يلحق بشبكة الكولاجين (على سبيل المثال عن طريق الإنزيم أو التدمير المادي)، أو الانهيار التام (كما يمكن أن يحدث في الاحتشاء) إلى حدوث الالتئام عن طريق الترميم.[citation needed]
المورثات
تلعب العديد من الجينات دوراً في الشفاء.[2]على سبيل المثال، في التئام الجروح، تم العثور على P21 للسماح للثدييات بالشفاء تلقائياً. حتى أنه يسمح لبعض الثدييات (مثل الفئران) بعلاج الجروح بدون ندوب.[3][4]يلعب الجين LIN28 أيضاً دوراً في التئام الجروح. وهو خامل في معظم الثدييات.[5]أيضاً، تلعب البروتينات MG53 وTGF beta 1 دوراً مهماً في التئام الجروح.[6]
التئام الجروح
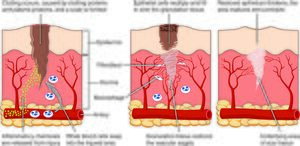
استجابة للشق أو الجرح، تتحرر سلسلة من التئام الجروح. يحدث هذا التسلسل في أربع مراحل: تكوين الجلطة، والالتهاب، والانتشار، والنضج.
مرحلة التخثر
يبدأ التئام الجرح بتكوين جلطة لوقف النزيف وتقليل العدوى بالبكتيريا والڤيروسات والفطريات. يتبع التجلط غزو العدلة بعد ثلاث إلى 24 ساعة من حدوث الجرح، مع الانقسام يبدأ في الخلايا الظهارية بعد 24 إلى 48 ساعة.[citation needed]
مرحلة الالتهاب
في مرحلة الالتهاب، تقتل الخلايا البيضاء والخلايا الأخرى البلعمية البكتيريا وتزيل الأنسجة التالفة وتطلق عوامل كيميائية مثل هرمون النمو التي تحفز الخلايا الليفية، الخلايا الظهارية والخلايا البطانية التي تصنع الشعيرات الدموية الجديدة للهجرة إلى المنطقة والانقسام.[citation needed]
مرحلة التكاثر
في مرحلة التكاثر، يتشكل النسيج الحبيبي غير الناضج الذي يحتوي على أرومات ليفية ممتلئة ونشطة. تنتج الخلايا الليفية بسرعة وفيرة من النوع الثالث الكولاجين، الذي يملأ العيب الذي خلفه جرح مفتوح. يتحرك النسيج الحبيبي، كموجة ، من حدود الإصابة باتجاه المركز.[citation needed]
مع نضوج النسيج الحبيبي، تنتج الخلايا الليفية كمية أقل من الكولاجين وتصبح أكثر غزلاً في المظهر. يبدأون في إنتاج الكولاجين من النوع الأول الأقوى بكثير. وتنضج بعض الخلايا الليفية لتصبح أرومات ليفية تحتوي على نفس النوع من الأكتين الموجود في العضلات الملساء، مما يتيح لها الانقباض وتقليل حجم الجرح.[citation needed]
مرحلة النضج
أثناء مرحلة النضج في التئام الجروح، تتم إزالة الأوعية غير الضرورية المتكونة في الأنسجة الحبيبية بواسطة الاستموات، ويتم استبدال الكولاجين من النوع الثالث إلى حد كبير بالنوع الأول. يمكن أن تستمر هذه المرحلة لمدة عام أو أكثر. في النهاية تبقى ندبة مصنوعة من الكولاجين تحتوي على عدد قليل من الخلايا الليفية.[citation needed]
تلف الأنسجة بسبب الالتهاب
بعد أن يتسبب الالتهاب في تلف الأنسجة (عند مكافحة العدوى البكتيرية على سبيل المثال) واستكمال وظائف إيكوزانويد المسببة للالتهابات، يستمر الشفاء على 4 مراحل.[7]
مرحلة الاسترجاع
في مرحلة الاسترجاع، تزيد الغدة الكظرية من إنتاج الكورتيزول الذي يوقف إنتاج الإيكوزانويد والالتهاب.[citation needed]
مرحلة الانحلال
في مرحلة الانحلال، تتم إزالة مسببات الأمراض والأنسجة التالفة بواسطة البلاعم (خلايا الدم البيضاء). تتم إزالة خلايا الدم الحمراء أيضاً من الأنسجة التالفة بواسطة الضامة. قد يؤدي الفشل في إزالة جميع الخلايا التالفة ومسببات الأمراض إلى إعادة التهاب. تلعب المجموعتان الفرعيتان من البلاعم إم1 وإم2 دوراً حاسماً في هذه المرحلة، حيث تعتبر البلاعم إم1 عوامل مؤيدة للالتهابات بينما إم2 هي مادة متجددة، وتحدد اللدونة بين المجموعتين الفرعيتين التهاب الأنسجة أو إصلاحها.[citation needed]
مرحلة التجديد
في مرحلة التجديد، يتم إصلاح الأوعية الدموية وتتشكل خلايا جديدة في الموقع التالف تشبه الخلايا التي تضررت وأزيلت. بعض الخلايا مثل الخلايا العصبية وخلايا العضلات (خاصة في القلب) بطيئة في التعافي.[citation needed]
مرحلة الإصلاح
في مرحلة الإصلاح، يتم إنشاء أنسجة جديدة تتطلب توازناً بين الإيكوزانويدات المضادة للالتهابات والالتهابات. حيث تشتمل مضادات الإيكوزانويد المضادة للالتهابات على ليپوكسين وإيپي-ليپوكسين وريسولڤين، والتي تسبب إفراز هرمونات النمو.[citation needed]
انظر أيضاً
المراجع
- ^ Allvin, Renée; Berg, Katarina; Idvall, Ewa; Nilsson, Ulrica (March 2007). "Postoperative recovery: a concept analysis". Journal of Advanced Nursing (in الإنجليزية). 57 (5): 552–558. doi:10.1111/j.1365-2648.2006.04156.x. ISSN 0309-2402. PMID 17284272.
- ^ McBrearty BA, Clark LD, Zhang XM, Blankenhorn EP, Heber-Katz E (1998). "Genetic analysis of a mammalian wound-healing trait". Proc Natl Acad Sci U S A. 95 (20): 11792–7. Bibcode:1998PNAS...9511792M. doi:10.1073/pnas.95.20.11792. PMC 21719. PMID 9751744.
- ^ "Genetic discovery promises healing without scars". the Guardian. March 15, 2010.
- ^ Bedelbaeva, Khamilia; Snyder, Andrew; Gourevitch, Dmitri; Clark, Lise; Zhang, Xiang-Ming; Leferovich, John; Cheverud, James M.; Lieberman, Paul; Heber-Katz, Ellen (March 30, 2010). "Lack of p21 expression links cell cycle control and appendage regeneration in mice". Proceedings of the National Academy of Sciences. 107 (13): 5845–5850. Bibcode:2010PNAS..107.5845B. doi:10.1073/pnas.1000830107. PMC 2851923. PMID 20231440.
- ^ Maron, Dina Fine. "New Limb Regeneration Insight Surprises Scientists". Scientific American.
- ^ "Gene identified that helps wound healing: New research on gene that regulates healing and may control scarring". ScienceDaily.
- ^ The Anti-Inflammation Zone, Barry Sears, pages 230-233, 2005.
وصلات خارجية
- How wounds heal and tumors form With this simple Flash demonstration, Harvard professor Donald Ingber explains how wounds heal, why scars form, and how tumors develop. Presented by Children's Hospital Boston.
- Wound Healing and Repair
- Lorenz H.P. and Longaker M.T. Wounds: Biology, Pathology, and Management. Stanford University Medical Center.
- Romo T. and McLaughlin L.A. 2003. Wound Healing, Skin. Emedicine.com.
- Rosenberg L. and de la Torre J. 2003. Wound Healing, Growth Factors. Emedicine.com.
- After the Injury- Children's Hospital Of Philadelphia
- Short description is different from Wikidata
- Articles containing إنگليزية-language text
- Pages using Lang-xx templates
- Articles with unsourced statements from May 2022
- Articles with hatnote templates targeting a nonexistent page
- Articles with unsourced statements from July 2011
- التئام
- إصابات
- ظواهر طبية
- فيزيولوجيا
- علاج