سل
| سل | |
|---|---|
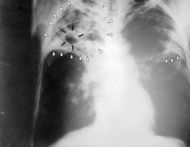 | |
| Chest X-ray of a patient suffering from Tuberculosis | |
| التبويب والمصادر الخارجية | |
| التخصص | طب الصدر, الأمراض المعدية (تخصص طبي) |
| ICD-10 | A15.-A19. |
| ICD-9-CM | 010-018 |
| OMIM | 607948 |
| DiseasesDB | 8515 |
| MedlinePlus | 000077 000624 |
| eMedicine | med/2324 emerg/618 radio/411 |
| Patient UK | فشل عرض الخاصية P1461: لم يتم العثور على الخاصية P1461. سل |
| MeSH | C01.252.410.040.552.846 |
السل أو الدرن Tuberculosis هو مرض جرثومي معدي. وقد عرف أن هنالك ثلاثة أنواع من الجراثيم الممرضة للإنسان وللحيوان وهي: العصيات السلية البشرية والعصيات السلية البقرية والعصيات الطيرية.
ويوجد حاليا بالعالم 16 مليون شخص مصابون بالسل (الدرن) النشط active tuberculosis. حيث يصاب به في العالم شخص كل ثانية حسب تقديرات منظمة الصحة العالمية. وكل عام يموت من المرض 2 مليون منهم, من بينهم 90% في الدول الفقيرة والنامية ومنها مصر. وهذه مؤشرات صحية لايمكن أن نتغافلها أو نسقطها من حساباتنا. لأننا لسنا محصنين ضد المرض أو محجبين حتي لانصاب به. وجرثومة بكتريا السل Mycobacterium tuberculosis العصوية الشكل تنتقل بالهواء أو من شخص لآخر, ويمكن شخص واحد مريض به يمكنه إصابة من 10 – 15 شخص سنويا. ورغم أن ثلث سكان العالم معرضون للعدوي, إلا أن العلاجات التي توصل إليها الباحثون منذ 40 سنة حققت نجاحا كبيرا في علاج المرض لكن 77% من المصابين بالمرض لايمكنهم الحصول أوشراء العلاج. والمرضى المصابون بالإيدز أكثر عرضة للإ صابة والموت من السل نتيجة للعوز في جهازهم المناعي. ففي بعض المناطق بأفريقيا نجد أن 75% من مرضى الدرن مصابون بالإيدز. والسل عامة يصيب الرئة ويمكنه أن يصيب الكلى والعظام والعقد الليمفاوية والمخ. وأعراض السل Tuberculosis (TB), الكحة وآلام في الصدر وقصر التنفس وفقدان الوزن والحمي والرعشة والوهن. وأكثر الأشخاص عرضة للمرض الأطفال ومرضي الإيدز لضعف جهازهم المناعي .ونصف المصابين به ولا يلقون علاجا يموتون .و تتوقع منظمة الصحة العالمية أن خلال العشرين سنة القادمة من بداية هذا القرن سيصبح عدد المصابين بالمرض بليون شخص أي حوالي سدس سكان العالم حاليا . وخلال هذه السنوات سيموت بالمرض 35 مليون شخص .وعامة جهازنا المناعي ولاسيما في العقد الليمفاوية ، قاوم العدوي بالمرض لكن 5-10 من المصابين يظلون مرضي به .
التسمية
لقد أطلق على المرض الناجم عن المتفطرة mycobacterium الدرنية عبر التاريخ عدة أسماء مثل السل، والطاعون الأبيض، والتدرن TB. وقد اعتبر أبقراط السل phthisis - والذي يعني الهزال - أكثر الأمراض المنتشرة فتكاً.
نظرة تاريخية
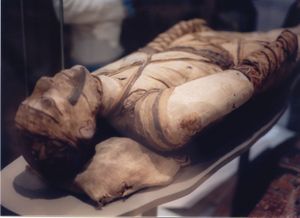
الدرن واحد من أقدم الأمراض التي عرفتها البشرية إذ يرجع تاريخه إلى عصر قدماء المصريين حيث وجد في موميائهم.
في عام 1882 اكتشف روبرت كوخ Robert Koch الجرثومة الرئيسة المسؤولة عن المرض وهي المتفطرة الدرنية أو عصية كوخ. وفي عام 1921 استعمل لأول مرة لقاح BCG (عصيات كالمت وغيران Bacillus Calmette - Guerin) عند الإنسان، وقد اشتقت سلالته الأصلية بعزل المتفطرة الدرنية البقرية M. bovis في معهد باستور Pasteur في فرنسا.
على الرغم من استعمال المضادات الحيوية الخاصة بالتدرن في منتصف القرن العشرين، فما زال التدرن السبب الرئيس للوفيات في العالم. وفي عام 1993 أعلنت منظمة الصحة العالمية WHO التدرن حالة طارئة عالمياً.
ولقد عرف عبر التاريخ ضمن أشد الأمراض فتكا في العالم إذ تسبب في قتل الملايين من الناس على مر الأزمنة و ولقد تم اكتشاف العصيات المسببة للدرن ( نوع من البكتريا عصوية الشكل ) عام 1882 م بواسطة د.روبرت كوخ في برلين بألمانيا. إذا لم يعالج المصاب بعدوى السل النشط فانه سيعدي من 10 :15 شخصا في العالم الواحد خمسون في المائة من مرضى السل سوف يلقون حتفهم خلال 5 سنوات إذا تركوا بغير علاج …ومعظم الباقين سيصبحون في حالة صحية متدهورة نظرة اقتصادية معظم المصابين بالدرن تتراوح أعمارهم من 15 :49 سنة وهي الأعمار الأكثر إنتاجا المريض الذي لا يشخص ولا يعالج يفقد ما يعادل مدة سنة من العمل
اكتشافه وأبحاثه
لقد عرف العرب هذا المرض فوصفه ابن سينا في كتابه «القانون»، كما ذكره الرازي في كتابه «الحاوي»، وقال علي بن عباس المجوسي بانتقاله بالعدوى الأسرية وبالمجالسة.
وفي آذار عام 1882 اكتشف كوخ (1843-1910) العامل الممرض، وبمعرفته زال كثير من الغموض الذي كان يرافق هذا المرض.
وكان العلماء قد إستطاعوا فك الشفرة الوراثية لبكتريا السل عام 1998 مما سيمكنهم من التوصل لعلاج له والوصول إلي طرق جديدة للوقاية منه.ورغم أن السل بدأ ينحسر عالميا منذ عام 1980ويتوقع الخبراء عدم ظهوره في الدول الصناعية قي عام 2010رغم أن التقديرات الصحية تشير إلي أن المرض أخذ يزداد عدد حالاته ما بين عامي 1985و1991. وندل الإحصائيات زيادنها 20%في الولايات المتحدة الأمريكية . وخلال هذه الفترة وحتي عام 2000تعرض أكثر من ثلث سكان العالم ببكتريا السل . ومما ساعد في إنتشار المرض زيادة معدلات الإصابة بمرض نقص المناعة (الإيدز) ولاسيما في أفريقيا وآسياحيث زيادة إنتشار هذا المرض.كما أن من الأسباب الرئيسية فد عدم العلاج الكامل من السل عدم إنتظام مرضاه بتناول العلاد بإنتظام علي المدي الطويل ولاسيما بعد شعورهم بالتحسن الشفائي الجزئي . مما يجعلهم نشطين في نشر العدوي بين الأشخاص .وتصبح شلالات البكتريا الممرضة أكثر مقاومة لأدوية السل .ولو عاد المرضي الذين إنقطعوا عن العلاج قبل تسعة شهور فسيحتاجون لمدد علاجية أطول وتكلفة أكثر . وظهور سلالات جديدة من بكتريا السل مقاومة لأدويته أصبح مشكلة خطيرة ولا سيما لايوجد أدوية حاليا للعلاج من هذه السلالات الجديدة .وهذا ماجعل منظمة الصحة العالمية تناشد الدول ولاسيما في أفريقيا وآسيا باتباع برنامج Observed treatment, short-course (DOTS) الذي يجعل المشرفيين الصحيين بمتابعة المرضي وتناولهم الدواء بإنتظام أثناء الفترة المحددة للعلاج.وهذا البرنامج العلاجي قد اثبت جدواه في عدة بلدان آسيوية . ومما جعل السل ينتشر الهجرة والسفرالسريع بالطائرات والسياحة, وصعوبة التعرف علي المرضي به ، مما جعله يعبر الحدود الدولية بسهولة . كما أن التشرد والفقر والزحام وسوء التغذية لهم تأثيرهم المتنامي في نشر المرض الذي اصبح قنبلة موقوتة في مصر .
التدرن مرض خمجي ينجم عن تكاثر العصيات التي تنتمي لجنس genus المتفطرة الدرنية mycobacterium، وتشكل عصية كوخ أو المتفطرة الدرنية العامل الممرض الرئيس فيها. أما المتفطرة الدرنية الأفريقية africanum فهي مجموعة تظهر في غرب أفريقيا،في حين تكون المتفطرة الدرنية البقرية M. bovis مسؤولة عن التدرن عند المواشي الداجنة أو البرية، وقد تنتقل بشكل نادر إلى الإنسان عن طريق تناول الحليب غير المبستر أو غير المغلي. إن هذه الأنواع الثلاثة من العصيات هي المتفطرات الدرنية tuberculous mycobacteria.
العصيات الدرنية
إن العصيات الدرنية جراثیم ذات جدران غنية بالدسم، ويكون معدل نموها بطيئاً (تحتاج 20 ساعة وسطياً لمضاعفة عددها). وتشكل الرئة المظلمة والغنية بالأوكسجين، وذات الحرارة 37 البيئة المثالية لتسخها. في حين تتخرب هذه الجراثيم بسرعة في البيئة المحيطية بالأشعة فوق البنفسجية (ضوء الشمس).
إن المتفطرات الدرنية عصيات مقاومة للحمض acid - fast bacillus) AFB) ومن الصعب تلوينها بالملونات الشائعة؛ حيث يتطلب تلوينها ملونات خاصة يمكنها اجتياز الجدار الخلوي.
تعريف الدرن
الدرن مرض قديم تسببه بكتيريا تسمى الميكروبكتيريوم. وهو مرض معدي. وينتقل من مريض الى أخر عن طريق الهواء.وبعضه عن طريق تناول أكل ملوث(كالألبان). وغالبا مايصيب الجهاز التنفسي(الرئتين ). وقد يصيب أي عضو أخر في الجسم بما فيها العظام. وخاصة العمود الفقري. والدرن في العمود الفقري لاينتقل الى أنسان اخر الا أذا كان مفتوحا. أي أن هناك صديد ,افرازات من الألتهاب من داخل العظم الى الجلد الخارجي. وبالتالي يجب عزل المصاب. كما يجب التأكد أن المريض غير مصاب بالدرن الرئوي لأن هذا النوع غالبا مايكون مفتوح ومعدي عن طريق الكحه. أما علاجه فهناك علاج ناجح عن طريق الأدوية مضادة الدرن والعلاج يحتاج مدة تتراوح بين 6 أشهر الى سنة وأن كان ينصح بتمديد مدة العلاج الى مدة أطول للعطام . والدرن في العظام علاجه نسبيا أصعب. كما أنه قد يحتاج الى عمل جراحي في بعض الأحيان وفي هذه الحاله يجب عرضه على جراح له خبره كبيره في جراحة العمود الفقري
التشريح المرضي
هنالك ثلاث مراحل للخمج السلي وهي: بؤرة الخمج البدئي (الأولي) والانتشار الدموي والسل المزمن.
يشكل دخول العصية في النسج غير المعرضة سابقاً لهذا الجرثوم في مكان الدخول ما يسمى بؤرة الخمج البدئي (الأولي) primo infection وهذه البؤرة يمكن أن تتوضع في أي مكان من الجسم، إلا أن مكانها الأكثر تصادفاً هو في الرئتين (طريق الاستنشاق) وفي بعض الأحيان قد يكون في اللوزتين أو في العقد اللمفاوية (الطريق الهضمي) وفي حالات نادرة يمكن أن تدخل عن طريق نسيج مفتوح كالجلد والأذن والنسيج الضام والملتحمة conjunctive ومن النادر دخول العصية عن طريق الأوعية السرية في حالة السل الولادي.
تتوضع بؤرة الخمج الأولي في الرئتين عادة تحت غشاء الجنب وفي 85% من الحالات تكون هذه البؤرة وحيدة. ويظهر في الأيام الأولى ارتكاس حاد يتظاهر بتبيغ hyperemia ووذمة وكريات بيض من كثيرات النوى وفيبرين وسائل نضحي يتلو ذلك تشكل عقيدة يكون مركزها مؤلفاً من خلايا وحيدة النواة الكبيرة وخلايا لمفاوية سطحية وبعد ذلك يبدو دور التجبن والتخثر ثم تبدأ بعدها الحساسية بالظهور وتكون العصية قد توضعت وخربت أو قد تكون قد تخربت وأتلفت وينتهي أمر البؤرة إما بالارتشاف أو بالتجبن وأحياناً بالتكلس أو التليف وينقلب التفاعل السليني من سلبي إلى إيجابي بعد 4ـ8 أسابيع من تشكل هذه البؤرة.
تفاعل السلين TIST
هو الوسيلة العملية الوحيدة لتشخيص التدرن الخفي عند الأشخاص اللاعرضيين. ويتم بحقن 5 وحدات سلين tuberculin داخل الأدمة على الوجه الأمامي للساعد، ويعتبر تشكل انتبار wheal مرئي دليلاً على التفاعل الصحيح. يتم تقييم التفاعل بعد 48 - 72 ساعة من إجرائه. لكن الارتكاس الذي يتطور في مكان الإعطاء بعد أكثر من 72 ساعة يجب قياسه واعتباره نتيجة للتفاعل.
قد تستمر إيجابية تفاعل السلين عدة أسابيع، وإن سلبية التفاعل لا تستبعد التدرن الخفي أو مرض التدرن، حيث إن حوالي 10% من الأطفال أسوياء المناعة المصابين بمرض مؤكد بالزرع لا يرتكسون مبدئياً لتفاعل السلين. كذلك يمكن لبعض العوامل الخاصة بالمضيف ان تنقص الارتكاس لتفاعل السلين مثل صغر العمر وسوء التغذية وكبت المناعة والأخماج الڤيروسية (خاصة الحصبة والحماق والإنفلونزا) والتدرن المنتشر disseminated TB. كما أن العديد من الأطفال والبالغين المصابين بڤيروس HIV لا يرتكسون لتفاعل السلين عند إصابتهم بالمتفطرة الدرنية.
توصي الأكاديمية الأمريكية لطب الأطفال بإجراء تفاعل السلين عند الأطفال ذوي الخطورة العالية للإصابة بالتدرن الخفي أو بمرض التدرن. وتتضمن عوامل الخطورة التماس الحديث مع حالة تدرن، وسوابق التدرن العائلية، وإيجابية تفاعل السلين حالياً عند أحد أفراد الأسرة الآخرين، والمولودين في الخارج أو السفر المديد لبلاد ذات معدلات تدرن عالية.
تعتبر الجساوة induration التي تقيس 15 ملم أو أكثر عند أي شخص إيجابية وذلك بناء على توجيهات مراكز السيطرة على الأمراض CDC وجمعية الصدر الأمريكية والأكاديمية الأمريكية لطب الأطفال.
أما تفسير الجساوة التي تقيس 5 ملم أو أكثر أو 10 ملم أو أكثر فملخص بالجدول الآتي:
إن تفسير نتائج تفاعل السلين عند الملقحين بلقاح BCG هو نفسه عند غير الملقحين عموماً. ويجب الاشتباه بقوة بالمتفطرة الدرنية عند أي شخص عرضي يكون تفاعل السلين عنده إيجابي بغض النظر عن سوابق التمنيع بلقاح BCG. كما يوصي بإجراء تقويم شعاعي فوري لكل الأطفال الذي يكون تفاعل السلين عندهم إيجابياً بغض النظر عن الحالة التمنيعية بلقاحBCG.
اختبارات HIV: يجب إجراء اختبارات HIV عند كل الأشخاص المصابين بالتدرن. خطر الإصابة بالتدرن يزداد عند الأشخاص المصابين بڤيروس HIV.
أنواع السل
أـ السل الرئوي: ينشأ السل الرئوي في الإنسان عن طريق دخول عصية كوخ من شخص مريض يحمل:
1- آفة رئوية مفتوحة، تنتقل الجراثيم منها بطريق اللعاب أو الرذاذ المتطاير في أثناء السعال أو التكلم أو الغناء.
2- كما تحدث العدوى عن طريق التماس مع وسيلة معدية أو قطعة مستعملة من قبل مريض.
3- وقد تكون الأم مصدر العدوى أو الأب أو أحد أفراد العائلة.
4- كما يحدث السل عن طريق شرب الحليب البقري غير المعقم.
5- أو عن طريق الذين يعملون في الصناعات الغذائية.
6- الخمج المحدث عن طريق الغبار: لعصية السل قدرة كبيرة على مقاومة العوامل البيئية ويمكن أن يعيش هذا الجرثوم في الظلام عدة أشهر.
7- العدوى من الحيوانات: تحدث من الماشية ونادراً من الدجاج والخنازير والكلاب والقطط وغيرها من الحيوانات الأهلية الأليفة.
- ولعدد كبير من العوامل دور فعال في الإصابة:
1- لعدد العصيات الداخلة إلى جسم المضيف دور في الأعراض وفي إحداث المرض وكلما كان عدد العصيات كبيراً كان التعرض للإصابة أكبر.
2- المضيف والوراثة والجنس لها دور كما أن للسن دوراً فالعدوى عند من هم في سن 1-3 سنوات شديدة الخطورة.
الإصابة بالسل
يحدث السل عادة بدخول عصية السل إلى جسم الإنسان الصحيح عن طريق العدوى بجراثيم إنسانية وأقل منها بجراثيم بقرية، وتتم العدوى عن طريق مخالطة مريض نافث للعصيات أو بوساطة الأغذية الملوثة وفي مقدمتها حليب البقر الملوث ورذاذ اللعاب والعطاس.

الدرن وهي بكتريا عصوية الشكل تحمل بعض صفات الفطريات. وهي جرثوم هوائي غير متحرك طوله 1ـ 4 ميكرون وبعرض 0.3-0.5 ميكرون. والعصيات السلية مقاومة للعوامل الجوية وهي تعيش حية ومؤذية عدة أشهر إذا بقيت في الظلام، وفي المقابل فهي سريعة التلف إذا تعرضت للنور وللأشعة فوق البنفسجية. يجرى تحري العصية بالفحص المباشر للقشع على طريقة التلوين (تسيل نيلسون) وفي حال سلبية الفحص يجرى الزرع في أوساط خاصة ويستغرق التوصل إلى نتائج عملية الزرع مدة تدوم بين 2-4 أسابيع.
دور العوامل المساعدة
1- شروط السكن غير الصحية سيئة التهوية سيئة التعرض للشمس.
2- نقص التغذية عامل مهم في التأهيب للإصابة وقد ثبت ذلك خلال الحروب والمجاعات ويبدو أن لنقص البروتين دوراً مهماً في هذا المجال.
3- المهنة: يجب أن لا ننسى دور المهنة في التأهيب للإصابة بالسل، فالأطباء ومساعدوهم والممرضون والممرضات وكل العاملين في الوسط الطبي أكثر تعرضاً للإصابة وكذلك عمال المناجم.
4- عوامل طبية مرافقة: السكري والحمل والإرضاع عوامل الشدة كلها عوامل منشطة لحدوث السل.
تطور المرض

فترة الحضانة
يتراوح طور الحضانة من حدوث الخمج وحتى تطور إيجابية تفاعل السلين بين 2 - 12 أسبوعاً، ويكون خطر تطور مرض درني في ذروته خلال الأشهر الستة التي تلي الخمج، ويبقى الخطر عالياً لمدة سنتين. ومع ذلك فقد تمضي عدة سنوات ما بين بدء الخمج وحدوث المرض.
من التقاط العدوى إلى ظهور أعراض المرض تتراوح من 4الى 12 أسبوع ، وقد تمتد إلى سنوات و من مصادر العدوى وطريقة الانتشارالرذاذ المتناثر من أفواه وأنوف المصابين بسل الرئتين فعندما يسعل هؤلاء أو يعطسون أو يتكلمون أو يبصقون تنطلق عصيات السل من داخل رئاتهم إلى الهواء حيث يمكنها أن تظل معلقة لعدة ساعات …ولذلك يكون احتمال العدوى مرتفعا عندما يتعرض الشخص عن قرب ولمدة طويلة في مكان مغلق لمريض بسل رئوي يكون البلغم لديه إيجابيا لعصيات السل … أما إذا كان البلغم سلبيا للعصيات فاحتمال العدوى ضئيل …ويكاد يكون منعدما لمريض السل خارج الرئة استعمال أدوات ومهمات المريض الملوثة الألبان ومنتجاتها غير المعقمة خصوصا من الأبقار
- ولكن ما هي العوامل التي تساعد على الإصابة بالعدوى وانتشار المرض ؟
سوء التغذية الزحام عدم التهوية الجيدة - المساكن الغير صحية ضعف جهاز المناعة (مثل المصابين بداء السكري ولا يلتزمون الحمية والعلاج أو -المصابين بالفشل الكلوي أو بعد زرع الأعضاء أو الذين يتناولون عقاقير الكورتيزون أو مدمني الخمر والمخدرات أو المصابين بالإيدز أو سرطان الدم أو سرطان العقد الليمفاوية)
ما بعد بالعدوى
أولا ليس كل مصاب بالعدوى مريض لان معظم المصابين بالعدوى يحاصر جهاز المناعة لديهم جراثيم السل …ولا يصيب المرض في وقت لاحق ما بين 5 إلى 10 % من جملة المصابين … ولا يعرف العلماء يقينا لماذا يمرض بعض المصابين بينما لا يمرض آخرون ، غير انه من المعلوم أن ذوي الأجهزة المناعية الواهنة كالمصابين بسوء التغذية أو الإيدز يكونون اكثر عرضة من غيرهم للإصابة بالسل
أعراض المرض
نقصان الوزن وفقدان الشهية –ارتفاع درجة حرارة الجسم والتعرق الليلي – النحول والضعف العام وعسر الهضم المستمر – التعب لأقل مجهود يبذل مع آلام متفرقة بالجسم
أعراض الدرن الرئوي
بالإضافة للأعراض العامة يكون هناك السعال الذي يبدأ جافا وما يلبث أن يصير مصحوبا ببلغم مخاطي ثم صديدي ثم مدم وهناك أيضا آلام الصدر وصعوبة التنفس واللهاث عند القيام بأقل مجهود مع الإصابات المتكررة بالنزلات البردية والتهابات الرئة
وتزداد هذه الأعراض حدة وشدة مع تطور المرض وقد يرافقها التقشع المدمى بكميات متفاوتة وكثيراً ما يكون هذا العرض هو الذي يدفع المريض لمراجعة الطبيب وعندها تكتشف الإصابة، وإن إثبات التشخيص لا يتم إلا بكشف عصيات كوخ في القشع ووجود ظلال شعاعية مرضية على صورة الصدر الشعاعية.
وقد تكون الأعراض البنيوية ذات دلالة في بعض الحالات، كالحمى وقلة الشهية للطعام ونقص الوزن والتعرق الليلي.
ويجب الاستعانة بالأشعة التي تعطي فكرة عن سعة الآفة ومكان توضعها وتطورها، وهل هي وحيدة الجانب أو مزدوجة.
تكون معظم أخماج التدرن عند الأطفال والمراهقين لا عرضية، تظهر التظاهرات السريرية (إذا حدثت بعد 1 - 6 أشهر من حدوث الخمج غالباً وتتضمن الحمى وتأخر النمو أو نقص الوزن والسعال والتعرق الليلي والنوافض chills.
تترواح موجودات صورة الصدر الشعاعية ما بين الطبيعية إلى شذوذات متنوعة مثل، اعتلال العقد اللمفية السرية، والعقد تحت الجؤجؤ subcarinal، والعقد المنصفية mediastinal أو انخماص أو ارتشاح قطعة segment أو فص رئوي أو انصباب جنب أو مرض دخني.
تتضمن التظاهرات خارج الرئوية التهاب السحايا وإصابة الأذن الوسطى والخشاء والعقد اللمفية والعظام والمفاصل والجلد. أما التدرن الكلوي وإعادة تفعيل التدرن الكامن أو الإصابة بالتدرن الرئوي (كما هو الحال عند البالغين) فنادرة الحدوث عند صغار الأطفال، لكنها قد تحدث عند المراهقين .
إن الموجودات السريرية عند المصابين بالتدرن المقاوم للعلاج لا يمكن تمييزها عن التظاهرات السريرية عند المصابين بمرض حساس للعلاج.
تعاریف
• تفاعل السلين الجلدي TST الإيجابي positive tuberculin skin test: تشير إيجابية تفاعل السلين على الأغلب إلى الخمج بالمتفطرة الدرنية.
يظهر تفاعل السلين بعد بدء الخمج ب 2 - 12 أسبوعاً، ووسطياً بعد 3 - 4 أسابيع.
• الشخص المعرض exposed person: هو المريض الذي تعرض لتماس حديث مع شخص مصاب بتدرن رئوي معد مؤكد أو مشتبه، ويكون تفاعل السلين عنده سلبياً والفحص السريري طبيعياً، وصورة الصدر الشعاعية لا تتوافق مع التدرن. يكون الخمج موجوداً عند بعض الأشخاص المعرضين (وتتطور إيجابية تفاعل السلين لاحقاً)، وغير موجود عند بعضهم الآخر ولا يمكن التمييز بين هاتين المجموعتين.
• خمج التدرن الخفي latent tuberculosis infection) LTBI): يعرف بأنه خمج بالمتفطرة الدرنية عند شخص تفاعل السلين عنده إيجابي، وليس لديه علامات سريرية للمرض، وتكون صورة الصدر طبيعية أو تبدي دليلاً على خمج شاف (مثل الأورام الحبيبية granulomas أو التكلس في الرئة أو مثل العقد اللمفية السرية أو كليهما).
• مرض التدرن tuberculosis disease: هو مرض عند شخص مصاب بخمج، وتكون لديه الأعراض والعلامات والمظاهر الشعاعية الناجمة عن المتفطرة الدرنية واضحة. قد يكون المرض رئوياً أو خارج رئوي أو كليهما.
الفحوص التشخيصية
يتم وضع التشخيص اعتماداً على عزل المتفطرة الدرنية بزرع عينات رشافة المعدة أو القشع أو غسالة القصبات أو سوائل الجسم الأخرى أو الخزعات. إن أفضل عينة لتشخيص التدرن الرئوي عند صغار الأطفال أو المراهقين الذين يكون سعالهم غير منتج أو غائباً هي رشافة المعدة في الصباح الباكر.
يجب أن تجرى محاولات لإظهار عصيات التدرن في القشع أو سوائل الجسم أو كليهما بالتلوين بطريقة تسل نيلسن Ziehl - Neelsen أو بطريقة أورامين رودامین auramine - rhodamine مع استعمال المجهر الرمضاني، وتعتبر الطريقة الرمضانية أكثر حساسية، وهي المفضلة عند توفرها. ويمكن أن يفيد الفحص النسيجي histologic في إظهار عصيات التدرن في الخزعات.
يجب زراعة كل عينة بغض النظر عن نتائج تحري عصيات التدرن في اللطاخات. ونظراً لأن نمو المتفطرة الدرنية بطيء لذلك يستغرق كشفها فترة طويلة تعادل 10 أسابيع باستعمال الأوساط الصلبة و 1 - 6 أسابيع في الأوساط السائلة. ويمكن تحديد نوع العصيات المعزولة بالزرع بشكل أسرع باستعمال مسبار الدنا DNA probe) DNA) أو الاستشراب الساللي بالضغط العالي.
تم ترخيص استعمال اختبارات تضخيم الحمض النووي nucleic acid amplification tests 2 في التشخيص السريع على العينات المأخوذة من الطرق التنفسية فقط والتي تكون إيجابية بالتلوين المقاوم للحمض. وتشبه حساسية تفاعل سلسلة البوليميراز PCR على عينات رشافة المعدة حساسية الزرع.
إن التعرف على الحالة المصدر يدعم التشخيص الافتراضي عند الطفل، ويحدد حساسية الجراثيم للدواء.
العلامات المخبرية
أهمها وجود عصيات كوخ في القشع، وفيما عدا هذا الفحص فليس للفحوص المخبرية الأخرى أي علامة واسمة.
ب ـ السل خارج الرئوي: إن إصابة بعض الأعضاء ـ غير الرئتين ـ بالسل هو دليل انتشار المرض بعصيات شديدة الفوعة عند أشخاص ضعيفي المقاومة للخمج. يستند التشخيص على استفراد العصية من سائل النسيج أو من النسيج نفسه (عن طريق التشريح المرضي).
والسل خارج الرئوي لا يشفى تلقائياً، ويجب أن تكون المعالجة شديدة ومديدة وتكون نسبة النكس أعلى.
ومن أشهر أشكال السل خارج الرئوي سل العقد (الخنازير) وقد قلت مصادفته بسبب الوعي الصحي المتنامي بضرورة غلي الحليب قبل تناوله. ويصيب سل العقد مجموعة من العقد، ويغلب ظهوره في عقد العنق (داء الخنازير) والمنصف والعقد المغبنية.
ج ـ ذات الجنب السلية: ويتظاهر بذات جنب ليفينية موضعة ويظن بأن الانصباب يحدث نتيجة لانفتاح بؤرة متجنبة في الرئة على الجنب.
د - السل الرئوي الدموي hematogenous pulmonary tuberculosis: وهو يحدث من انفجار البؤرة السلية البدئية إلى الدوران الدموي أو القناة الصدرية أو من بؤرة سلية خارج الرئوية. إن السل الدموي هو شكل خطير من أشكال السل.
هـ ـ سل المفاصل: ويحدث من انتشار دموي من بؤرة سلية إلى العظام والمفاصل والمحفظة المفصلية وتنتهي الإصابة بتيبس المفصل وفقد الحركة وللتشخيص يمكن الاستعانة بالمرنان.
و ـ داء بوت: يصيب الفقرات، ويبدو الألم في مكان الإصابة وتتشنج العضلات ليلاً وتتحدد الحركة.
ز ـ سل الجهاز البولي: ويحدث عادة عن انتشار دموي من بؤرة رئوية، وتصاب الكليتان عادة، ومن أعراضه تظاهرات بولية مترافقة برعشة وحمى وألم واضطراب في التبول وتبول مدمى، ونواسير قيحية في الصفن ويحوي البول كمية من القيح لا يزول بالمعالجات بالصادات العادية وقد لا يشخص إلا مصادفة. يتظاهر المرض بعد 10ـ15 سنة من الإصابة الأولية.
ح ـ سل الجهاز التناسلي عند الذكور: تكون الأعراض حادة ومؤلمة بجس البربخ الذي يمكن أن يتقرح فيما بعد.
ط ـ سل الجهاز التناسلي عند الإناث: ويصيب أبواق فالوب ويسبب العقم عند النساء ويمتد لباطن الرحم والمبيضين محدثاً ألماً بطنياً وعدم انتظام الدورة الشهرية ومفرزات مهبلية وأعراضاً بنيوية.
ي ـ السل المعدي المعوي (سل البريتون): لقد انخفضت نسبته كثيراً ويحدث عن طريق عقدة مساريقية أو عن طريق الدم.
أعراض الدرن خارج الرئة
بالإضافة للأعراض العامة هناك أعراض تخص العضو المصاب فعلى سبيل المثال سل العقد الليمفاوية يصحبه تضخم في العقد المصابة وسل السحايا يكون مصحوبا بارتفاع في درجة الحرارة والصداع والقيء وتصلب عضلات العنق وسل الكلية تصحبه أعراض بولية مثل وجود الصديد في البول وسل العظام يكون مصحوبا بآلام العظام أو انتفاخات مفصلية
الإهمال في العلاج
نصف المصابين بدرن الرئة سوف يموتون خلال 5 سنوات ربع المرضى سوف يشفون ذاتيا بفضل الدفاع القوي من قبل جهاز المناعة الربع المتبقي يظل مصابا بدرن مزمن ناقل للعدوى وماذا يحدث إذا تم تناول الأدوية الموصوفة بصورة منتظمة ؟ تكون فرصة الشفاء اكبر من 95 % بإذن الله
التوقف عن العلاج
أولا :سوف يتعذر القضاء على الجراثيم الموجودة في الرئتين ويكون من الأرجح أن يمرض من جديد ، وهنا تفقد الأدوية التي كان يتم تناولها من قبل فاعليتها ثانيا : قد ينشأ عن ذلك ما يعرف باسم الدرن المقاوم للأدوية والذي يبدأ الانتشار في محيط الأسرة والأصدقاء وزملاء العمل وهو الأقوى من حيث التأثير والأقل من حيث القابلية للشفاء -بقي أن نشير إلى الاستراتيجية التي تحبذها وتوصي بها منظمة الصحة العالمية لاكتشاف الدرن ومعالجته وشفائه –بإذن الله – ويقوم المكتب الإقليمي لشرق المتوسط بتشجيع بلدان الإقليم على تبنيها وتطبيقها على كامل الصعيد الوطني بحلول عام 2000 م ونعني بها استراتيجية العلاج قصير المدى تحت الإشراف المباشر
الحمل والسل
كان الحمل عند مريضة مسلولة وقبل عصر المعالجة الكيمياوية كارثة، وكانت المقولة لا زواج للعازبة ولا حمل للمتزوجة ولا إرضاع للأم، إلا أن ظهور الأدوية الحديثة قلب المفهوم رأساً على عقب ولم يعد السل عائقاً عن الزواج بل على العكس يشجع الزواج الذي يشجع هجوع السل ولم يعد ينصح بإجهاض الحامل. إلا أن زمني الحمل اللذين قد يتصفان بنتائج غير مرغوبة هما الأشهر الأربعة الأولى من الحمل والثلث الأخير منه، ومن الحكمة اعتبار الحامل المصابة بسل هاجع في حالة خطر شديد.
إذاً لا مانع من الحمل مع السل أو الإرضاع، شريطة المعالجة والمراقبة وينصح بإبعاد الوليد عن أمه.
التشخيص والوقاية
وتشخيص المرض معمليا بطريقتين منفصلتين . أحدهما إختبار Tuberculin skin testing بالجلد للتعرف علي الإصابة بالسل لو كانت النتيجة إيجابية . لكن هذا الإختبار الذي يتم بحقن مادة بروتينية نقية ،و مستخلصة من بكتريا السل ، لاتعطي نتيجة مؤكدة 100%. وتظهر نتيجة الإختبار خلال 48 – 72 ساعة من حقن الجلد. والإختبار الثاني يتم من خلال تحليل البصاق للتعرف علي ميكروبه, مع تصوير الرئتين بأشعة X الصدرية . وحاليا تتبع تقنية حديثة وسريعة لتشخيص هذا المرض يطلق عليها polymerase chain reaction (PCR) والتي يمكن من خلالها أخذ جزء دقيق من المادة الوراثية للبكتريا من عينة بصاق قليلة . وهناك عدة إجراءات وقائيةللحد من إنتشار المرض من بينها تهوية الأماكن العامة والمزدحمة لتشتيت البكتريا وضوء الأشعة البنفسجية التي تقتلها في الأماكن المحدودة وإعطاء فاكسين السل والذي له تأثيره علي الأطفال و تحقيق الوقاية لهم وعدم الإصابة بالمرض .وأصبحت أدوية علاج السل حجر الزاوية في علاج المرض ولاسيما المضادات الحيوية .لكن علاجا واحدا قد يولد مناعة لدي جرثومته ضده. لهذا يعطي توليفة من العلاج تعطي لمدة لاتقل عن 6 شهور ولمدة قد تصل لسنة .وهذه التوليفة تضم مضادات الحيوية isoniazid, rifampin, streptomycin, pyrazinamide, and ethambutol
العلاج
إن الأدوية المضادة للتدرن تقتل المتفطرة الدرنية أو تثبط تكاثرها، وبالتالي توقف ترقي المرض وتمنع حدوث أغلب اختلاطات المرض الأولي الباكر. بينما لا تؤدي المعالجة الكيماوية لاختفاء سريع للآفات الجبنية caseous أو الأورام الحبيبية granulomatous المتشكلة سابقاً.
يجب أن تستعمل الأدوية دائماً بشكل مشترك؛ لمنع ظهور سلالات مقاومة للأدوية، و تشمل هذه الأدوية الإيزونيازيد isoniazid والريفامبين rifampin والبيرازيناميد pyrazinamide والستربتوميسين سلفات streptomycin sulfate والإيثامبوتول هيدروكلوريد ethamputol hydrochloride وغيرها. وتتطلب معالجة التدرن استعمال مضادات التدرن لفترات طويلة وإجراء مراقبة شهرية للاستجابة السريرية والجرثومية على للمعالجة.
يعطي الجدول التالي فكرة عن الأنظمة العلاجية التي يوصي باتباعها في معالجة التدرن الحساس للأدوية عند الرضع والأطفال والمراهقين:
وتستند المبادىء العامة لمعالجة السل على أن:
1- كل أشكال السل تتطلب المعالجة بالأدوية المضادة للسل.
2- إعطاء الأدوية الكيمياوية سهل ويتطلب التطبيق بدقة لأن أي تقصير يؤدي إلى إخفاق المعالجة وظهور مقاومة جرثومية.
3- متابعة المريض بيقظة ويتم من قبل الأطباء ومراكز مكافحة السل.
4- هدف المعالجة:
ـ شخصي يهدف إلى:
1- تخفيف الأعراض.
2- إيقاف تطور المرض والسير به نحو الشفاء.
3- جعل المريض غير معد.
4- الوقاية من النكس والمضاعفات.
ـ وقائي (من وجهة نظر الصحة العامة) يهدف إلى:
1- حماية الآخرين من العدوى.
2- هناك شروط لابد من توافرها لنجاح المعالجة الكيمياوية تتعلق بالمريض وبالعائلة وبالإعلام.
ـ المريض: يجب مصارحته بمرضه وإن هذا المرض قابل للشفاء 100٪ إذا طبقت التعليمات المتعلقة بالدواء ونمط الحياة.
ـ فحص العائلة والمخالطين: بكشف الحالات المبكرة واتخاذ الإجراءات المناسبة.
ـ الإعلام: يجب أن يغطي كل المجالات، كما يجب التبليغ عن الحالات الجديدة وتحسين العلاقة بين مراكز مكافحة السل والمرضى من جهة والأطباء العامين من جهة أخرى.
وقد كان لنتائج المعالجة الكيمياوية المدهشة المستندة إلى دراسات كثيرة وفي مناطق متعددة من العالم ما دفع منظمة الصحة العالمية والجمعيات العالمية لمكافحة السل والأمراض التنفسية إلى التوصية بعدم الحاجة للمصحات وبذلك وفرت الأموال والجهود، والتوصية بالمعالجة المنزلية التي ثبتت جدواها على الرغم من معارضة المعترضين. ويعتبر هذا الحدث تحولاً مهماً في طرق مكافحة السل شفاءً ووقايةً وثورةً على كل المفاهيم القديمة، وحلت المعالجة المنزلية المتنقلة محل المعالجة في المصح وفتحت الطريق للدول النامية لعمل برنامج وطني للمعالجة قابل للتطبيق على كل المدن. تلا ذلك البرهان على فعالية النظام العلاجي المتقطع هذه المعالجة التي توازي نتائج المعالجة المتواصلة وتسمح باختصار نصف الزمن التقليدي للمعالجة دون الإخلال بالفاعلية العلاجية كما تسمح بتوفير نصف النفقات تقريباً ويجب أن نذكر أنه بفضل المعالجة الدوائية قلت الحاجة للمعالجة الجراحية سواء الرئوية أو خارج الرئوية وخفت آثار السل في الإعاقة.
دور المضيف في معالجة السل
لقد أنقصت المعالجة الكيمياوية دور عامل المضيف، إلا أنه يجب أن لا نطلب من المعالجة الكيمياوية فعل المستحيل (الشفاء التام) وعودة النسيج الرئوي إلى وضعه الطبيعي فالنسيج الذي تعرض للتجبن وللتخرب وللتليف لا يستطيع أن يعيد نفسه إلى ما كان عليه. ولابد من وجود ندبات أو تكلسات أو ظلال ليفية مكان الإصابة القديمة وهي دليل الشفاء.
إن المعالجة الكيمياوية ما هي إلا معالجة ضد الجرثوم فهي تقتل العصيات أو توقف نموها وانقسامها، مما يساعد على تراجع مظاهر التسمم ويقوي الحالة النفسية والعضوية للمريض وفي هذه الحالة فإن العوامل المتعلقة بالمضيف يمكن أن تتدخل لحسابها الخاص وتشفي الإصابة.
الأدوية المضادة للسل
ـ الستربتومايسين: وهو أول دواء فعال ضد السل البشري. ولكن له آثار جانبية دهليزية سمية تتظاهر بدوار وسوء الحركة والأثر الدهليزي السمي غير قابل للتراجع.
ـ الباسن P.A.S: يشرك مع الستربتومايسين ومع الايزونيازيد لتأخير ظهور المقاومة عند هذا الأخير؛ وقد أوقف استعماله لكثرة محاذيره الجلدية والمعدية والمعوية.
ـ تيواستيازون: علاج شديد السمية سيء التحمل.
ـ الايزونيازيد: وهو علاج نوعي لا يؤثر في أي من الجراثيم الأخرى يدخل في كل الأنسجة والخلايا ولا تتعلق فاعليته بـ pH الوسط، وبسبب فعاليته وقلة سميته ولصغر حجمه ولفقد طعمه أصبح الدواء الأكثر استعمالاً في معالجة السل. وآثاره الجانبية قليلة.
ـ الإيتيوناميد: ويعطى للمرضى المقاومين للأدوية السابقة.
ـ البيرازين أميد: يحتفظ بهذا العلاج كعلاج احتياطي يقتل العصيات ضمن الخلايا وهذه ميزة للمعالجات قصيرة المدى.
ـ الإيتامبوتول: علاج تركيبي يفيد في الحالات المقاومة لنمو الجراثيم، سهل الاستعمال عن طريق الفم حسن التحمل يحدث علامات عدم تحمل بصري (اضطراب في الرؤية) قابل للتراجع.
ـ الريفامبسين: علاج نصف تركيبي شديد الفاعلية في قتل عصيات كوخ بالمشاركة مع الإيزونيازيد. وقد ثبت حتى الآن أن هذا العلاج شديد الفعالية في معالجة السل سواء المعالجة البدئية أو المعالجة الناكسة سواء يومياً أو متقطعة، ولم يستعمل الريفامبسين على سوية روتينية عالمية لسببين: غلاء ثمنه، ولإحداثه تأثيرات جانبية تتطلب مراقبة دقيقة وعناية خاصة.
الأسباب الرئيسة لإخفاق المعالجة
ـ انتقاء أنظمة علاجية غير صحيحة.
ـ عدم الانتظام في تناول العلاج.
ـ توقيف العلاج الباكر لعدة أسباب.
ـ عدم تحمل العلاج بسبب سميته.
مراقبة الشفاء والتأكد منه: يجب اللجوء إلى جميع الوسائل الشعاعية والمخبرية والسريرية ومراقبة الحالة العامة وزيادة الوزن للتأكد من شفاء المريض وسلامته، وهذه الوسائل في متناول اليد علماً بأن الفحص المخبري هو الخيار الأمثل (سلبية عصية كوخ في القشع) والأكثر جدية ذلك لأن المعالجة الكيمياوية ما هي في الأصل إلا معالجة ضد الجراثيم.
عزل المرضى المقبولين في المشافي
معظم الأطفال المصابين بمرض التدرن غير معديين، ولا يحتاجون إلا لاحتياطات قياسية standard ما عدا الأطفال الذين لديهم تدرن رئوي كهفي أو لطاخات قشع إيجابية العصيات الدرنية أو إصابة الحنجرة أو خمج رئوي شامل أو شبهة بتدرن خلقي، حيث يستطب عندهم اتخاذ احتياطات مرض التدرن حتى يتم البدء بالمعالجة الفعالة ويتراجع عدد الجراثيم في لطاخات القشع ويتوقف السعال.
يجب اتخاذ احتياطات خاصة بالتدرن عند أفراد الأسرة والمخالطين الذين يزورون المريض في المشفى إلى أن يتم التأكد من عدم إصابتهم بتدرن معدي.
تدبير المخالطين والاستقصاء الوبائي
يجب إجراء تفاعل السلين عند كل الأشخاص المخالطين بشكل وثيق للطفل إيجابي تفاعل السلين. فإذا كان تفاعل السلين إيجابياً، أو وجدت أعراض مرض التدرن، فتجري استقصاءات إضافية.
غالباً ما يكون الأطفال المصابون بالتدرن الأولي غير معديين؛ لذلك لا يرجح أن يكون مخالطوهم مصابين إلا إذا كان لهم اختلاط أيضاً مع نفس الشخص البالغ الذي شكل الحالة المصدر. يجب بعد تحديد الشخص البالغ المفترض أنه مصدر إصابة الطفل بالتدرن إجراء تقويم لبقية المخالطين لهذا الشخص.
معالجة المخالطين
يجب إجراء تفاعل السلين وصورة صدر للأشخاص الذين تعرضوا لتماس مع حالة تدرن مرضية معدية خلال الأشهر الثلاثة السابقة. كذلك يجب بدء المعالجة بالإيزونيازيد عند المخالطين المصابين بنقص المناعة (مثل الإصابة بڤيروس HIV) وعند كل المخالطين في المنزل الذين تقل أعمارهم عن 4 سنوات حتى لو كانت نتيجة تفاعل السلين سلبية وذلك بعد أن يتم استبعاد مرض التدرن.
قد يكون تفاعل السلين سلبيا عند الأشخاص المخموجين؛ لأن الارتكاس الخلوي cellular reactivity لم يتطور بعد أو بسبب الاستعطال الجلدي cutaneous anergy. لذلك يجب في هذه الحالة إعادة تفاعل السلين بعد 12 أسبوعا من آخر تماس. فإذا ما بقي سلبياً وكان الشخص سوي المناعة فيوقف استعمال الإيزونيازيد. أما إذا كان الشخص المخالط ناقص المناعة، فلا يمكن استبعاد التدرن الخفي؛ لذلك يجب استمرار المعالجة لمدة 9 أشهر. وإذا أصبح تفاعل السلين إيجابياً عند الأشخاص المخالطين فيجب الاستمرار بالمعالجة بالإيزونيازيد لمدة 9 أشهر.
المدارس ودور رعاية الأطفال
يمكن للأطفال المصابين بمرض التدرن العودة إلى المدارس أو إلى دور رعاية الأطفال إذا كانوا يتلقون المعالجة. كما يمكنهم العودة لممارسة نشاطاتهم الاعتيادية بعد أن يتم البدء بالمعالجة الفعالة ويتم التأكد من الالتزام بالمعالجة وتتراجع الأعراض السريرية بشكل فعلي.
أما الأطفال المصابون بالتدرن الخفي، فيمكنهم المشاركة في كل النشاطات سواء تلقوا المعالجة أم لم يتلقوها.
حقائق ثابتة
الدرن داء خطير ولكن يمكن علاجه نفس واحد فقط يحتوي على جرثومة واحدة فقط من جراثيم الدرن يمكن أن يصيب الإنسان بالعدوى مدى الحياة لا ينتقل الدرن بين الناس عن طريق الحشرات أو الدم أو المياه.-الدرن هو المرض الوحيد الممكن تجنبه بين الأمراض القاتلة للشباب والبالغين في البلدان النامية تعتبر معالجة الدرن معالجة الغير كاملة ودون إشراف جيد أسوأ من عدم المعالجة
علاج جرثومة تصيب ثلث سكان العالم متوفر وموجود في أغلب دول العالم تكلفة علاج الدرن للشخص الواحد لا تزيد عن 30 دولار و نسبة نجاح العلاج تبلغ 95% صفاً واحداً لدحر الدرن " منظمة الصحة العالمية"
إرشادات لمرضى الدرن
المدة المثالية لعلاج الدرن هي 6 شهور متواصلة و الطبيب المعالج هو الذي يقرر متى يتوقف العلاج و من الخطر التوقف عن العلاج قبل تمامه حتى وإن تحسنت حالتك تأكد من وجود كمية مناسبة من الدواء بصفة مستمرة حتى لا تنقطع عن تناوله الانقطاع المبكر عن تناول العلاج يعرضك للانتكاس تناول الدواء والمعدة خالية ثم اشرب كمية كبيرة من المياه والعصائر استشر الطبيب عند استعمال أدوية تتعارض مع علاج الدرن بادر بتطعيم طفلك ضد الدرن تهوية الغرف الجيدة والتعرض للشمس يمنع انتقال العدوى النظافة الشخصية ونظافة الملبس والمسكن تقي المرء من العدوى احرص على تغطية الفم عند العطس أو السعال
نظرة لغوية
جاء في كتاب فقه اللغة وسر العربية لأبى منصور الثعالبي المتوفى عام 430هـ ( السل أن ينتقص لحم الإنسان بعد سعال ومرض ) ، ولقد جرت العادة في معظم لغات العالم على تسمية بعض الأمراض بأشهر أعراضها أو علاماتها ومثال ذلك البول السكري ولما كان النحول وفقدان الوزن من اشهر أعراض الدرن أطلق عليه القدماء اسم السل .أما الاسم العلمي الدرن فيرجع إلى الأورام الصغيرة أو التجاويف المحتوية على مادة متجبنة والتي تتكون في العضو المصاب ( غالبا الرئة ) نتيجة إصابته ببكتريا الدرن العصوية … جاء في المعجم الوسيط ( الدرنة في علم الطب الهنة تظهر في الرئة وهي جزء منفتخ يحتوي على مواد مختزنة ، والدرن – محدثة – من أمراض الرئتين )
نظرة علمية
الدرن مرض معد من الأمراض المشتركة التي تصيب الإنسان وبعض الحيوانات خاصة الأبقار …ولا تقتصر الإصابة به في الإنسان على الرئتين ولكنه قد يصيب أعضاء الجسم الأخرى كالمفاصل والغدد الليمفاوية والأمعاء والجلد والسحايا والجهاز التناسلي للذكر والأنثى على حد سواء كما أن الإصابة به لا تقتصر على عمر محدد بل يصيب جميع الأعمار ولكن تشتد خطورته على الأطفال دون الخامسة والبالغين من 15 إلى 25 سنة
علم الأوبئة

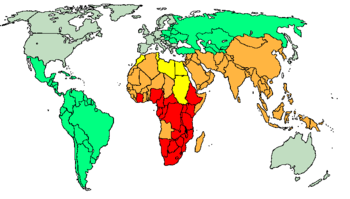
يكون معدل التدرن في كل الأعمار أعلى في المناطق الريفية والمناطق ذات الدخل المنخفض وعند الأشخاص غير البيض وبعض المجموعات العرقية. حيث يحدث ثلثا حالات التدرن المسجلة في الولايات المتحدة عند الأشخاص غير البيض. وفي السنوات الأخيرة شكل الأطفال المولودون خارج الولايات المتحدة أكثر من ثلث الحالات المشخصة حديثاً عند الأطفال دون عمر 14 سنة.
تتضمن المجموعات ذات الخطورة العالية للإصابة بالتدرن الخفي LTBI أو بالمرض مهاجري الجيل الأول من مناطق ذات انتشار عال للتدرن ( مثل آسيا وأفريقيا وأمريكا اللاتينية والمشردين والمقيمين في دور رعاية الأحداث.
يكون الرضع والمراهقون بعد البلوغ معرضين لخطورة عالية لترقي التدرن الخفي إلى مرض صريح، وتشمل عوامل الخطورة الأخرى:
• الخمج الحديث (خلال السنتين السابقتين).
• نقص المناعة والذي يتضمن خمج HIV واستعمال الأدوية الكابتة للمناعة مثل المعالجة بالكورتيكوستيروئيدات سواء المديدة أو عالية الجرعة والمعالجة الكيماوية.
• الإدمان على المخدرات الوريدية.
• بعض الأمراض والحالات الطبية التي تتضمن داء هودجكين واللمفوما والداء السكري والقصور الكلوي المزمن وسوء التغذية.
يتم انتقال المتفطرة الدرنية عن طريق الهواء باستنشاق القطيرات الدقيقة droplet nuclei الناتجة عن بالغ أو مراهق مصاب بتدرن رئوي كهفي. تعتمد فترة العدوى عند البالغ الذي يتلقى معالجة فعالة على حساسية الجرثومة للدواء وعدد الجراثيم في القشع وتواتر السعال. وعلى الرغم من أن فترة العدوى لا تستمر إلا أيام قليلة أو أسابيع بعد البدء بالمعالجة الدوائية الفعالة فقد تستمر لفترة أطول خاصة عندما لا يلتزم المريض البالغ بالمعالجة الطبية أو يكون مصاباً بسلالة مقاومة للعلاج. ويمكن أن يعتبر الشخص غير معدٍ إذا توقف السعال وأصبحت لطاخة القشع سلبية (لا تحوي جرائیم مقاومة للحمض) على مدى ثلاثة أيام.
نادراً ما يكون الأطفال دون عمر 12 سنة والمصابون بتدرن رئوي أولي معديين؛ لأن آفاتهم الرئوية صغيرة و سعالهم غير منتج ولا يطرحون العصيات أو يطرحونها بشكل قليل.
ثلث سكان العالم مصابون بعدوى السل (1,9 مليون شخص وما يقرب من 900 مليون امرأة مصابة بعدوى السل في العالم و يصاب بالعدوى 1% من سكان العالم سنويا
إذا لم يعالج المصاب بعدوى السل النشط فإنه سيعدي من 5-10 شخصا في العالم الواحد و يعتبر من يصاب بالعدوى 1% من سكان العالم سنويا
ثمانون بالمائة من مرضى السل أعمارهم من (سنوات 15 - 49 سنة العمل والإنتاج)
المريض الذي لا يشخص ولا يعالج يفقد ما يعادل مدة سنة من العمل
خمسون في المائة من مرضى السل يلقون حتفهم خلال 5 سنوات إذا تركوا بغير علاج ومعظم الباقين
يصحبون في حالة صحية سيئة.
الوفيات
- كان السل سببا في وفاة 200 مليون شخص منذ عام 1882م وحتى الآن
- يموت بسبب السل شخص واحد على الأقل كل أربع ثوان
- السل يقتل ما بين 2 - 3 مليون شخص سنويا.وهو ما لا يزال يتجاوز ضحايا الإيدز والملاريا وأمراض
- المناطق الحارة مجتمعة
- السل يقتل من النساء أكثر مما تقتل جميع أسباب وفيات الأمومة
- يتسبب السل في 9% من وفيات النساء اللاتي تتراوح أعمارهن من 15 - 24 سنة في حين تتسبب الحروب في 4% من وفياتهن و الإيدز في 3% وأمراض * * القلب في 3% حوالي 95 % من الوفيات يحدث في العالم النامي
- المتوقع: وفاة 30 مليون شخص في العقد القادم.
- وبنظرة إحصائية فان السل سببا في وفاة 200 مليون شخص منذ عام 1882م وحتى اليوم ويصاب بعدوى السل شخص واحد على الأقل كل أربع ثوان و يموت بسبب السل شخص واحد كل عشر ثوان يصاب بعدوى السل 1% من سكان العالم سنويا و لا يزال السل يقتل ما بين مليونين وثلاثة ملايين شخص سنويا…وهو ما يتجاوز مجموعة ضحايا الإيدز والملاريا وأمراض المناطق الحارة مجتمعة ثمانون في المائة من مرضى السل تتراوح أعمارهم من 15إلى 49 سنة.
- السل يقتل من الشباب والبالغين اكثر مما يقتل أي مرض من الأمراض المعدية الأخرى
- أسباب وفيات الأمومة السل يقتل من النساء اكثر مما تقتل جميع
- يتسبب السل في 9% من وفيات النساء اللاتي تتراوح أعمارهن من 15إلى 24 سنة في حين تتسبب الحروب في 4% من وفياتهن والإيدز في 3 % وأمراض القلب في 3 %
- هناك ما يقرب من 900 مليون امرأة في العالم مصابة بعدوى السل
- ثلث سكان العالم ( 1,9 بليون شخص ) مصابون بعـدوى عصيات السل
لقاح التدرن BCG
لقاح BCG هو لقاح حي محضر من سلالات مضعفة للمتفطرة الدرنية البقرية. ويوصي برنامج التمنيع الواسع لمنظمة الصحة العالمية باستعمال لقاح BCG عند الولادة، حيث يستعمل هذا اللقاح في أكثر من 100 بلد في العالم.
يستعمل لقاح BCG (عصیات کالمت وغيران Bacillus Calmette - Guerin) لمنع حدوث التدرن المنتشر والتظاهرات الأخرى المهددة للحياة الناجمة عن الخمج بالمتفطرة الدرنية عند الرضع وصغار الأطفال رغم أن التمنيع بلقاح BCG لا يمنع حدوث الخمج بالمتفطرة الدرنية.
تختلف لقاحات BCG المتنوعة المستعملة في العالم بتركيبها وفعاليتها. وقد أظهرت الدراسات المتعلقة بفعالية لقاح BCG ان للقاح فعالية محصنة عالية نسبياً (80 % تقريباً) ضد التدرن السحالي والدخني عند الأطفال. بينما كانت الفعالية المحصنة ضد التدرن الرئوي متنوعة بشكل كبير بين الدراسات مما يحول دون التوصل إلى نتيجة حاسمة بهذا الشان، وقد قدرت إحدى الدراسات نسبة التحصين الناجم عن لقاح BCG ب 50 ٪.
أنواع لقاحات التدرن
هناك نوعان من لقاحات BCG مرخص العمل بهما في الولايات المتحدة:
- الأول تصنعه شركة اورغانون تکنیکا Organon Teknika Corporation.
- والثاني تصنعه مخابر کونوت Connaught Laboratories. علماً أنه لم تجر دراسات مقارنة لتقويم هذين اللقاحين ولقاحات BCG الأخرى.
إن لقاح BCG (سلالة Tice) الذي تصنعه شركة أورغانون مخصص للاستخدام بطريق الجلد percutaneously (باستعمال قرص متعدد الوخز multiple puncture disc)، وهو مخصص أيضاً للحقن داخل المثانة intravesical (يستعمل في معالجة سرطان المثانة الموضع carcinoma in situ). ولا يجوز حقنه وريدياً أو تحت الجلد subcutaneous أو في الأدمة.
من لقاحات التدرن الشائعة الاستعمال في كثير من بلاد العالم: لقاح BCG سلالة ميريو Merieux seed المشتقة من السلالة 1077، وتصنعه شركة أفانتس باستور Aventis Pasteur وهو معد للاستعمال داخل الأدمة.
الاستطبابات
في الولايات المتحدة يجب مراعاة استعمال لقاح BCG حالات محدودة ومنتقاة فقط مثل خطر التعرض للمتفطرة الدرنية الذي لا يمكن تفاديه أو فشل طرق السيطرة على التدرن الأخرى أو عدم القدرة على تطبيقها.
لقد تم نشر التوصيات المتعلقة باستعمال لقاح BCG للسيطرة على التدرن عند الأطفال وموظفي الرعاية الصحية من قبل اللجنة الاستشارية حول ممارسات التمنيع ACIP والمجلس الاستشاري للتخلص من التدرن في مراكز السيطرة على الأمراض. وبناء على ذلك يجب أن يؤخذ بالاعتبار استعمال لقاح BCG لتمنيع الرضع والأطفال الذين يكون تفاعل السلين عندهم سلبياً وليسوا مصابين بخمج HIV في الحالات التالية فقط:
• إذا كان الطفل معرضاً بشكل متواصل لشخص مصاب بتدرن رئوي معد مقاوم للإيزونيازيد والريفامبين وليس بالإمكان تفادي تعرض هذا الطفل.
• إذا كان الطفل معرضاً بشكل متواصل لشخص مصاب بتدرن رئوي معد غير معالج أو معالج معالجة غير فعالة وليس بالإمكان تفادي تعرض الطفل أو إعطاؤه المعالجة المضادة للتدرن.
يوصى بضرورة إجراء تقييم دقيق للمخاطر الممكنة للقاح BCG وفوائده واستشارة الخبراء في برامج السيطرة على التدرن المحلية قبل استعمال لقاح BCG. كذلك يجب الحرص على الاطلاع على التحذيرات والإرشادات المتعلقة باستخدام لقاح BCG المرفقة معه.
يمكن إعطاء لقاح BCG للرضع الأصحاء منذ الولادة وحتى عمر الشهرين دون إجراء تفاعل السلين إلا إذا كان هناك شبهة بخمج خلقي. أما بعد ذلك فلا يعطى لقاح BCG للأطفال إلا إذا كان تفاعل السلين عندهم سلبياً.
تجدر الإشارة إلى أن ACIP لم تعد توصي بالتلقيعح بلقاح BCG للعاملين في القطاع الصحي المعرضين لخطر الإصابة بالتدرن، بل توصي بمراقبة هؤلاء الأفراد بإجراء تفاعل السلين وإعطائهم الوقاية بالإيزونيازيد إذا أصبح تفاعل السلين إيجابياً.
كذلك توصي CDC بأن يؤخذ بالاعتبار استعمال لقاح BCG فقط عند المسافرين الدوليين الذين يكون تفاعل السلين عندهم سلبياً، والذين سيقضون فترات طويلة في مناطق عالية الخطورة ومن غير الممكن مراقبتهم بتفاعل السلين.
يستطب استعمال لقاح BCG (سلالة Tice) أيضاً في معالجة سرطان المثانة الموضع.
ترکيب لقاح BCG (سلالة ميريو)
يوجد هذا اللقاح على شكل بودرة مجففة ومجمدة freeze- dried، تحتوي على جراثيم حية مضعفة من سلالة العصيات البقرية (مشتقة من السلالة 1077). كما تحتوي على الديكستران dextran و الغلوكوز والتريتون 1339 triton wr والألبومين البشري human albumin. أما السائل المخفف (سائل الحل) diluent فهو الماء.
الشكل الصيدلاني للقاح BCG (سلالة ميريو)
يتوفر اللقاح على شكل فلاكونات تتكون من 10 جرعات (الجرعة 0.1 مل) مخصصة للبالغين والأطفال الذين تزيد أعمارهم عن السنة أو من 20 جرعة (الجرعة 0.05 مل) مخصصة للأطفال الذين تقل أعمارهم عن السنة أو للولدان (يتم حل البودرة بأمبولة واحدة سعة 1 مل) . كما يتوفر اللقاح على شكل فلاكونات مكونة من 20 جرعة (0.1 مل) مخصصة للبالغين والأطفال الذين تزيد أعمارهم عن السنة، أو من 40 جرعة (0.05 مل) مخصصة للأطفال الذين تقل أعمارهم عن السنة أو للولدان (يتم حل البودرة بأمبولة واحدة سعة 2 مل).
كيفية تحضير لقاح BCG (سلالة ميريو) وطريقة التلقيح
• يتم سحب 1 أو 2 ملم من سائل الحل وتفريغه في فلاكونة اللقاح وذلك باستعمال محقنة معقمة ذات إبرة طويلة.
• ترج الفلاكونة جيدة، ويتم سحب اللقاح المتشكل إلى داخل المحقنة مرة واحدة أو مرتين وذلك من أجل مزج اللقاح بشكل جيد والحصول على معلق suspension متجانس.
•يجب الانتباه عند مزج اللقاح لضرورة استعمال البودرة مع سائل الحل التابع للشركة المصنعة فقط.
• أثناء السحب بالمحقنة يجب عدم تعريض اللقاح للضوء إلا لأقصر فترة ممكنة (على ألا تزيد عن 4 ساعات).
• إذا لم يستخدم اللقاح المحضر مباشرة فيجب حفظه في درجة حرارة 2 - 8 م وبعيداً عن الضوء، ويجب التخلص من الفلاكونة المفتوحة بعد انتهاء جلسة التلقيح ب 4 ساعات على الأكثر .
• تحدد الجرعة المطلوبة للحقن (0.05 مل للولدان وللأطفال ما دون عمر السنة، و0.1 مل للأطفال فوق عمر السنة وللبالغين) وذلك باستخدام محقنة ذات إبرة دقيقة (5 \ 10 ملم) وقصيرة (1 سم) معقمة معدة للحقن داخل الأدمة.
• يجب عدم تنظيف الجلد في منطقة الحقن بالمطهرات antiseptic قبل التلقيح، كما يجب أن يتم الحقن في الأدمة intradermal فقط وعدم إجراء الحقن تحت الجلد subcutaneous.
• يتم مسك الذراع، ويمدد الجلد، ويتم إدخال الإبرة المماسة للجلد بحيث تكون الجهة المشطوفة bevel للأعلى، وحالما يدخل القسم المشطوف من الإبرة إلى الجلد يتم دفع مكبس الحقنة الإدخال اللقاح إلى الأدمة.
• يعطى اللقاح عادة في المنطقة الدالية deltoid للذراع، ويمكن إعطاؤه على الوجه الخارجي للقسم العلوي من الفخذ (من المفيد استعمال نفس المكان للتلقيح في كل بلد من أجل سهولة کشف ندبة التلقيح). وتتشكل بعد الحقن حطاطة papule جلدية بقطر 6 - 8 ملم (قشرة البرتقالة).
•يوصي بعدم تغطية مكان التلقيح.
كيفية تطور مكان التلقيح
يختفي الانتبار الناجم عن التلقيح خلال نصف ساعة، وتظهر بعد 3 - 4 أسابيع جساوة صغيرة حمراء والتي بدورها تتورم ويصل قطرها إلى 6 - 8 ملم، وقد تبقى لمدة شهر أو شهرين، وقد تتقرح وتنز سائلاً مصلياً. وبعد 2 - 8 أسابيع يتوقف كل ذلك وتتشكل جلبة scab، ثم تتطور لاحقاً نسبة scar مدورة منخفضة قليلاً، يقيس قطرها نصف سنتمتر تقريباً.
يجب إخبار أهل الطفل وموظفي الصحة أن عملية تشكل الندبة طبيعية وأنه من الضروري عدم تنظيف مكان التلقيح بأي مادة.
الارتكاسات الجانبية
نادراً ما يؤدي لقاح BCG لارتكاسات جانبية موضعية مثل الخراج تحت الجلد، واعتلال العقد اللمفية الموضعية، وهي على العموم غير خطيرة، وتقدر نسبة حدوثها 1 % - 2 ٪ من حالات التمنيع.
قد يحدث أحياناً وعلى غير المعتاد خاصة خلال حملة التلقيح العامة عدد كبير من الاختلاطات الموضعية التي قد تأخذ شكل الوبا . ويمكن أن يعزى ذلك إلى عدة عوامل مثل الأخطاء التي يرتكبها عضو جديد في الفريق الصحي لم يتلق التدريب الكافي، فقد يحقن اللقاح عميقاً جداً، أو يعطي الوليد جرعة 0.1 مل بدلاً من 0.05 مل، أو يحضر اللقاح قبل الحقن بشكل خاطئ (كمية غير كافية من المذيب، أو لا يمزج المحلول بشكل كاف).
يعتبر التهاب العظم osteitis من الاختلاطات النادرة، ويصيب مشاش epiphysis العظام الطويلة، ويمكن أن يحدث خلال فترة طويلة تصل لعدة سنوات بعد التمنيع بلقاح BCG.
نادراً ما يحدث خمج منتشر مميت (ما يقارب حالتين لكل مليون نسمة)، ويحدث بشكل رئيس عند الأشخاص المصابين بنقص المناعة الشديد.
يوصى باستعمال المعالجة المضادة للتدرن في التهاب العظم والمرض المنتشر الناجمين عن لقاح BCG. هذا ولا يعتقد أن البيرازيناميد pyrazinamide فعال ضد عصيات كالمت وغيران لذلك يجب ألا يكون مدرجاً ضمن الأنظمة العلاجية.
لا يوصي أكثر الخبراء بمعالجة الآفات الجلدية النازحة draining skin lesions أو التهاب العقد اللمفية القيحي المزمن chronic suppurative lymphadenitis الناجمين عن لقاح BCG؛ لأن أغلب الحالات تشفي ذاتياً.
يجب إحالة الأشخاص الذين تحدث عندهم اختلاطات ناجمة عن لقاح BCG إلى الخبراء بالتدرن - إذا كان ذلك ممكناً - من أجل تدبير هذه الاختلاطات.
مضادات الاستطباب
يجب عدم إعطاء لقاح BCG للأشخاص المصابين بحروق أو أخماج جلدية أو نقص مناعة بدلي أو ثانوي بما فيه خمج HIV. في حين توصي منظمة الصحة العالمية بإعطاء لقاح BCG للأطفال المصابين بخمج HIV اللاعرضيين في بلدان العالم التي يكون فيها خطر الإصابة بالتدرن الخفي أو بمرض التدرن عالياً.
يشكل استعمال لقاح BCG في الولايات المتحدة مضاد استطباب عند الأشخاص الذين يتلقون أدوية كابتة للمناعة بما فيها الجرعات العالية من الكورتيكوستيروئيدات.
لايوصى بالتمنيع بلقاح BCG خلال الحمل بالرغم من أنه لم يلاحظ حدوث تأثيرات ضارة اللقاح على الجنين.
التحقق من إعطاء اللقاح بشكل صحيح
إذا وجدت ندبة تلقيح نموذجية عند الطفل فيفترض أن التلقيح قد أعطي. علماً انه ليس من الضروري أن يفحص كل طفل للتحقق من نجاح التلقيح.
يمكن التحقق من إعطاء لقاح BCG بشكل صحيح عن طريق إجراء مسح بتفاعل السلين حيث يظهر عند حوالي 90% من الأطفال الذين أجري لهم تفاعل السلين جساوة هامة خلال سنة من التلقيح في إعطاء لقاح BCG مع بقية اللقاحات.
إن لقاح BCG هو أول [[لقاح]٢ يتم إعطاؤه في جدول برنامج التلقيح الواسع EPI الواجب اتباعه في كل بلد. لكن إذا صادف أنه لم يعط حسب الجدول فيمكن إعطاؤه لاحقاً في نفس الوقت الذي تعطى فيه اللقاحات الأخرى، إذ من الممكن إعطاء عدة لقاحات في آن واحد ولكن في أماكن مختلفة، حيث تحتفظ هذه اللقاحات بفعاليتها كما لو أنها أعطيت منفردة.
لقد وضعت منظمة الصحة العالمية التوصيات التالية:
• عند الولادة: في نفس اليوم الذي يعطي فيه لقاح BCG يجب أن يعطي الوليد جرعة من لقاح الشلل الفموي.
• بعد شهرين: يمكن إعطاء أول جرعة من لقاحات الدفتريا والسعال الديكي والكزاز والشلل في نفس الوقت الذي يعطى فيه لقاح BCG.
• بعد 9 أشهر: يمكن إعطاء لقاح BCG في نفس الوقت الذي يعطي فيه لقاح الحصبة.
تخزين لقاح BCG (سلالة ميريو)
يجب أن يتم تخزين اللقاح في درجة حرارة تتراوح بين (2 - 8 م في البراد) وبعيداً عن الضوء، ويفضل حفظه في درجة حرارة 20 م. أما سائل الحل فيجب عدم تجميده، ولكن يتم حفظه في درجة حرارة منخفضة. يجب عدم تجاوز تاريخ صلاحية اللقاح المسجلة على العبوة.
التبليغ عن الحالات
إن التبليغ عن حالات التدرن المشتبهة suspected أو المؤكدة confirmed إلزامي حسب القانون في الولايات المتحدة. ويعتبر تشخيص خمج أو مرض التدرن عند طفل علامة منبهة لحدوث انتقال حديث للمتفطرة الدرنية في المجتمع.
يجب أن يشارك الأطباء في البحث عن الحالة المصدر وعن الأشخاص الذين انتقلت إليهم العدوى منها. ويحتمل أن تكون الحالة المصدر أي من المجموعات التالية:
• أفراد المنزل: مثل الأقارب والمسؤولات عن رعاية الأطفال baby sitters والعاملين في المنزل وغيرهم من الأفراد المقيمين في المنزل.
• الأشخاص الذين يترددون على المنزل بكثرة أو غيرهم من البالغين مثل مقدمي الرعاية للطفل أو المدرسين الذين يكون الطفل على تماس متكرر معهم.
انظر أيضاً
- 2007 tuberculosis scare
- Abreugraphy
- ATC code J04 Drugs for treatment of TB
- Buruli ulcer and leprosy: other diseases caused by mycobacteria
- سل كامن
- قائمة أشهر ضحايا السل
- Mycobacterium Tuberculosis Structural Genomics Consortium
- National Center for HIV, STD, and TB Prevention
- Nontuberculous mycobacteria
- ازدحام
- Philip D'Arcy Hart
- السل في التاريخ والفن
- UNITAID
المصادر
- ^ أ ب World Health Organization (WHO). Global tuberculosis control - surveillance, planning, financing WHO Report 2006. Retrieved on 13 October 2006.
- من مقالات أحمد محمد عوف.
- موقع استراتوجي
- الموسوعة العربية
قراءات اضافية
- Blumberg HM, Leonard MK, Jasmer RM (2005). "Update on the treatment of tuberculosis and latent tuberculosis infection". JAMA. 293 (22): 2776–84. doi:10.1001/jama.293.22.2776. PMID 15941808.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - Dormandy, Thomas (2000). The White Death. New York: New York University Press. ISBN 0814719279.
- Joint Tuberculosis Committee of the British Thoracic Society (2000). "Control and prevention of tuberculosis in the United Kingdom: code of practice 2000". Thorax. 55 (11): 887–901. PMID 11050256.
- Kidder, Tracy (2004). Mountains beyond Mountains. New York: Random House Trade Paperbacks. ISBN 0812973011. A nonfiction account of treating TB in Haiti, Peru, and elsewhere.
- Lawlor, Clark (2007). Consumption and Literature. Basingstoke: Palgrave Macmillan. ISBN 0230020038.
- Nemery B, Yew WW, Albert R; et al. (2005). "Tuberculosis, nontuberculous lung infection, pleural disorders, pulmonary function, respiratory muscles, occupational lung disease, pulmonary infections, and social issues in AJRCCM in 2004". Am. J. Respir. Crit. Care Med. 171 (6): 554–62. doi:10.1164/rccm.2412009. PMID 15753485.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - Walton D, Farmer P (2000). "MSJAMA: the new white plague". JAMA. 284 (21): 2789. PMID 11105192.
وصلات خارجية
| Tuberculosis
]].- سل at the Open Directory Project
- Centers for Disease Control and Prevention (CDC), Division of Tuberculosis Elimination. Core Curriculum on Tuberculosis: What the Clinician Should Know. 4th edition (2000). Updated Aug 2003.
- (CDC) - Division of Tuberculosis Elimination News and updates.
- (CDC) - Questions and Answers About TB, 2005.
- BioHealthBase Bioinformatics Resource Center. Database of Mycobacterium tuberculosis genome sequences and related information.
- Kaiser Family Foundation. Tuberculosis. Globalhealthfacts.org.
- The Nobel Prize Website. Tuberculosis Educational Game
- United States Agency for International Development (USAID). The Tuberculosis Coalition for Technical Assistance (TBCTA).
- World Health Organization (WHO). Tuberculosis.