تنبيب (طب)
في الطب، التنبيب Intubation يشير إلى وضع أنبوب في فتحة خارجية أو داخلية للجسم. وبالرغم من أن التعبير يشير إلى عمليات المنظار، فأكثر استعمالاته هو للإشارة إلى التنبيب الرغامي Endotracheal Intubation. ويتم فية تمرير أنبوب بلاستيك مرن يطلق عليه الأنبوبةالرغامية في القصبة الهوائية ، لحماية الممر التنفـَسي الأعلي للمريض، و توصل بعد ذلك بالأكسجين مباشرة عبر أنبوبة علي شكل حرف T أو توصل بجهاز التنفس الصناعي لبدأ عملية التنفس الصناعي .
أنواعه
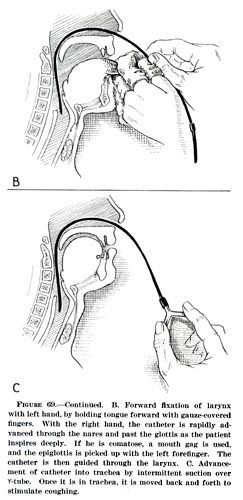
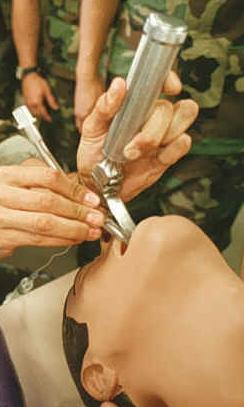
1- تنبيب رغامي Orotracheal Intubation، هو أكثر أنواع التنبيب الرغامي شيوعاً حيث يتم بمساعدة منظار الحنجرة، تمرير الأنبوبة الرغامية من خلال الفم والحنجرة والأحبال الصوتية ثم يدخل القصبة الهوائية. ثم يـُنفخ بالون صغير بالقرب من الطرف البعيد للأنبوب للمساعدة على تثبيته في المكان المطلوب، و تحمي هذة البالونة مسار النفـَس من الدم والقيء والإفرازات.
2- تنبيب أنفي رغامي Nasotracheal Intubation حيث تمرر الأنبوبة الرغامية عبر الأنف ، ثم الحنجرة ، ثم الأحبال الصوتية ، ومن ثم القصبة الهوائية. و يمكن تركيبها بمساعدة منظار الحنجرة ، أو بدونه.
3- ثقب القصبة الهوائية ، حيث يتم عمل فتحة من خلال جلد الرقبة إلي القصبة الهوائية أوالرغامي ثم إدخال أنبوبة خاصة تدعي Tracheostomy tube ، و يمكن أيضا أن تكون هذة الأنبوبة مزودة ببالونة في طرفها البعيد لتثبيتها و منع دخول الأجسام الغريبة للقصبة الهوائية و الرئة.
سحب الأنبوب
Extubation هو إزالة الأنبوب يتم بعد أن تكون حالة المريض أستقرت ولم يعد هناك حاجة للأنبوبة الرغامية.
التقنية
الهامش
وصلات خارجية
مقالات دوريات ذات علاقة
- Fridrich P, Frass M, Krenn CG, Weinstabl C, Benumof JL, Krafft P (1997). "The UpsherScope in routine and difficult airway management: a randomized, controlled clinical trial". Anesth Analg. 85 (6): 1377–81. doi:10.1097/00000539-199712000-00036. PMID 9390612.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - Mallampati SR, Gatt SP, Gugino LD; et al. (1985). "A clinical sign to predict difficult tracheal intubation: a prospective study". Can Anaesth Soc J. 32 (4): 429–34. doi:10.1007/BF03011357. PMID 4027773.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - Adnet F, Borron SW, Racine SX; et al. (1997). "The intubation difficulty scale (IDS): proposal and evaluation of a new score characterizing the complexity of endotracheal intubation". Anesthesiology. 87 (6): 1290–7. doi:10.1097/00000542-199712000-00005. PMID 9416711.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - Ovassapian A (1994). "Conduct of anesthesia". In Shields TW (ed.). General thoracic surgery. Baltimore: Williams & Wilkins. pp. 307–23. ISBN 0-683-07716-3.
- de Menezes Lyra R (1999). "Glottis simulator". Anesth. Analg. 88 (6): 1422–3. doi:10.1097/00000539-199906000-00044. PMID 10357358.
{{cite journal}}: Unknown parameter|month=ignored (help) - Smith NT (2000). "Simulation in anesthesia: the merits of large simulators versus small simulators". Curr Opin Anaesthesiol. 13 (6): 659–65. doi:10.1097/00001503-200012000-00009. PMID 17016372.
{{cite journal}}: Unknown parameter|month=ignored (help) - Kabrhel C, Thomsen TW, Setnik GS, Walls RM (2007). "Videos in clinical medicine. Orotracheal intubation". N Engl J Med. 356 (17): e15. doi:10.1056/NEJMvcm063574. PMID 17460222.
{{cite journal}}: CS1 maint: multiple names: authors list (link)